皆さんは人工心肺中に何を考えていますか?
私は初めの頃、貯血槽(リザーバー)が空にならないかどうかをじっと見つめていました。
そこまで周りに配慮する余裕がなかったというのが本音ですが・・・
人工心肺装置は心臓手術の成功を支える重要な機械です。
そのため、この装置が駆動している間、最も重要なのは何も起きないということです。
これには血液を体外で適切に管理することが求められ、
ここが崩れてしまうと患者の命に直結してしまうリスクが急増します。
この記事では、臨床工学技士として人工心肺中の血液管理とモニタリングを
どのようにしていくのかを解説していきます。
- 人工心肺中の管理すべき項目について
- 項目別の対処法
血液管理の基本について
そもそも人工心肺中に何を管理していくのかというと、つぎの4要素が特に重要になってきます。
- 酸素化と換気
血液に酸素を供給し、二酸化炭素を除去 - 血液希釈と循環量
ヘマトクリット(Hct)と血液量を調整 - 凝固管理
血栓予防のためのヘパリン投与とACTモニタリング - 体温と代謝
血液温度を管理し、代謝需要を最適化
これらの4つの要素についてはこれから説明していきます。
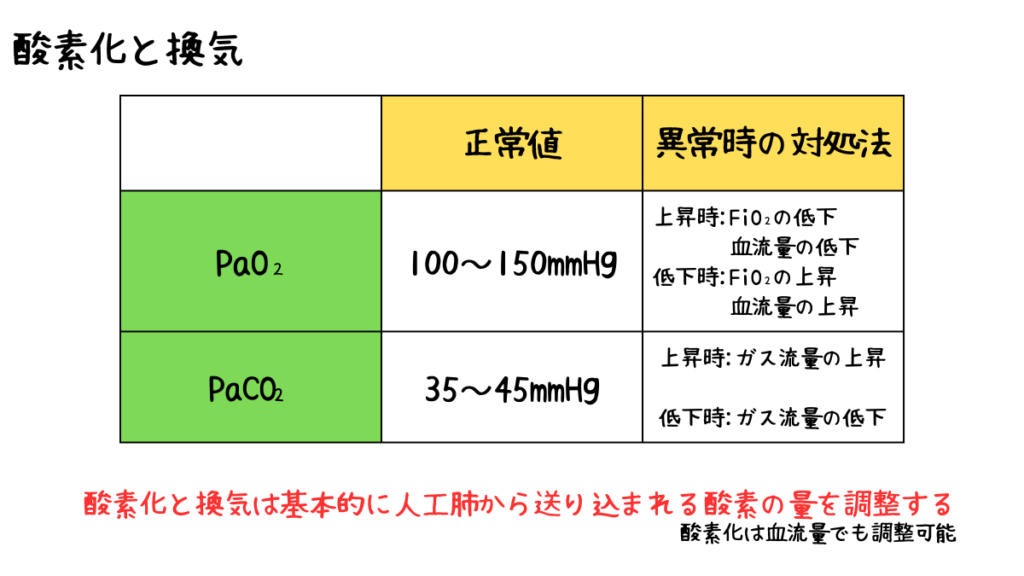
酸素化と換気
まず、酸素化と換気で重要になってくるのは以下の項目です。
- PaO₂:動脈血酸素飽和度
正常値100~150mHg - PaCO₂:動脈血二酸化炭素飽和度
正常値35~45mmHg
PaO₂は通常80~100mmHg程度が正常値なのですが、人工心肺装置駆動中は組織への酸素供給を確実に確保するために高めに設定されています。
PaO₂
PaO₂の値を調整するためには人工肺から送気されているFiO₂を上昇させる必要があります。
また、人工心肺のポンプ流量を上昇させることでPaO₂の値を上昇させることができます。
ちなみに、PaO₂は上昇したとしても200~300mmHg程度であれば特に変更しないのが一般的です。
これは体外循環中に様々な要因で急激にPaO₂の値が低下するリスクがあるからです。
PaCO₂
PaCO₂の値を調整するためにはガス流量を変更する必要があります。
PaCO₂は人工心肺中でも高すぎても低すぎても問題になるため、適切に管理することが求められています。
実際の対処

実際の対処について、まずはFiO₂で酸素化を図ることが一般的です。
ここで問題酸素化を改善できれば血流量は問題ありません。
カニューレの折れ曲がりなどがある場合は血流量が送れず、結果PaO₂が低下している可能性もあります。
- PaO₂はFiO₂と血流量で調整できる
- PaCO₂はガス流量で調整できる
- 調整できない場合は回路や酸素供給源を疑う
血液希釈と循環量
血液希釈と循環量で重要になってくるのは以下の項目です。
- Hb:ヘモグロビン値
正常値7g/dL以上 - Hct:ヘマトクリット値
正常値20%以上
血液希釈は人工心肺中では基本的に行われていることで、血液粘性の低下や輸血量の低減、溶血や代謝性アシドーシスの低減など、様々なメリットがあります。
ですが、希釈しすぎると酸素運搬能が低下する危険性があります。
また、組織間隙への水分の漏出をきたし、組織浮腫を招来する危険もあります。
そのため、この希釈率を正常な範囲内に収める為にHbやHctを管理し、補液や輸血で対応します。
特に低体重の方やHb、Hct値が術前から低値の方の場合は体外循環開始直後から希釈率が高くなります。
その場合は初めから輸血を準備しておくことも必要です。
実際の対処

実際の対処について、多くの場合希釈率が高くなりすぎて輸血することが多いです。
体外循環中は出血に伴う血液量維持のために輸液するのが一般的なため、過剰な場合は希釈率が高くなりすぎます。
ちなみにHb、Hctはどちらを基準にするかは施設の考え方にもよります
当院ではHctを基準にしています。
- Hb、Hctは輸血で上昇できる
- 低体重、Hct低値患者の場合は術前から準備しておく
- 大量に輸液した場合は注意
凝固管理
凝固管理で重要になってくるのは以下の項目です
- ACT:活性化凝固時間
目標400~500sec
基本的に人工心肺中はヘパリンを投与し、ACTを延長させることが一般的です。
なぜなら、手術中は心臓が体外に露出されるため、血液が空気に接触し、
血液凝固するリスクが非常に高いからです。
ただし、延長させすぎると手術中、術野からの出血が止まらなくなり、止血困難になるリスクがあります。
この値も適切に管理することが重要です。
実際の対処

実際の対処について、体外循環中はACTを延長させる必要があり、体外循環終了後はACTを短縮させていきます。
ただし、ACTを短縮させるのは術後の止血困難時であり、人工心肺側から投与することは基本的にありません。
ですので、人工心肺からはヘパリンの投与でACT延長を狙うのが一般的です。
ACT短縮時は術野側も注意が必要ですが、人工心肺回路の凝固リスクが上昇するため、
回路内圧には注意が必要です。
カニューレの折れ曲がり等がなく、圧上昇が生じている場合はACTの測定を行い、血栓作成を予防しましょう。
- ACTはヘパリンで延長させる
- ACT低下時は即座に対応する
体温と代謝
人工心肺中は基本的に低体温(32~34℃)で管理を行っています。
これは代謝を抑えるためです。
人工心肺離脱時には復温し、正常化を図りますが、この温度のコントロールは
回路内にある熱交換器で行います。
低体温にすることで代謝を下げることができます。
つまり、酸素消費量が低下するため、患者さんの心臓が停止している状態でも循環動態を保つことができます。
ただし、復温時は酸素需要の上昇により、組織障害や電解質異常、脳障害などを引き起こすリスクがあります。
体温変化時に代謝量が変化しているかどうかについては以下の値を参考にしてください。
- SvO₂:混合静脈血酸素飽和度
目標75%以上(低体温時は上昇する)
実際の対処

実際の対処について、復温時は常に循環動態を監視しておくのが一般的です。
復温時は循環動態が乱れることが多く、人工心肺の離脱が心臓外科手術において一つの鬼門となります。
この離脱をスムーズに行うためにも、復温のタイミングをゆっくりにしたり、
カテコラミンなどの血圧を上昇させる薬剤の使用を行うことは非常に重要です。
- 復温時は循環動態を観察しておく
- 必要時には復温速度の調整やカテコラミンを使用する
まとめ
今回は人工心肺の血液管理とモニタリングについて紹介してきました。
人工心肺は多くの状況を把握することが必要なため、非常に多くの知識が必要になります。
今回の内容は基礎的な部分ですが、人工心肺中は最も重要な内容です。
この部分を抑えて人工心肺中の管理を行えるようにしましょう!
一緒に頑張りましょう!