皆さんはICU勤務となった際にAラインを見たことはありますか?
多くの人があまり気にしたことはないけど見たことはあると思います。
ICUなど集中治療を行う場面ではほとんどの患者さんに対してAラインが使用されています。
そのため、私達臨床工学技士も患者さんの状態を把握するために使用しているため、
その仕組みについて知っていて損はありません。
また、Aラインと同じく血圧を測定する指標としてNIBPがあります。
もちろんこれも血圧測定を行うために有用な値ではあるのですが、
これ以上に情報を得ることができるAラインは非常に便利です。
Aラインからどういう情報を得られるのかがわからないという人も
今回の記事を見てぜひ有効活用できるようにしましょう!
- Aラインの仕組み
- NIBPとの違い
Aラインの仕組み
まず、Aライン(arterial line)は持続的に血圧モニタリングを行うために
動脈内に留置されているカテーテルのことです。
主にICU、手術中で使用されることが多いです。
- 持続的血圧モニタリングを行いたい場合
- 動脈採血が頻回必要な場合
- NIBPでの測定が不可能な場合
このAラインを用いた血圧測定の方法は観血的動脈圧測定ともいわれます。
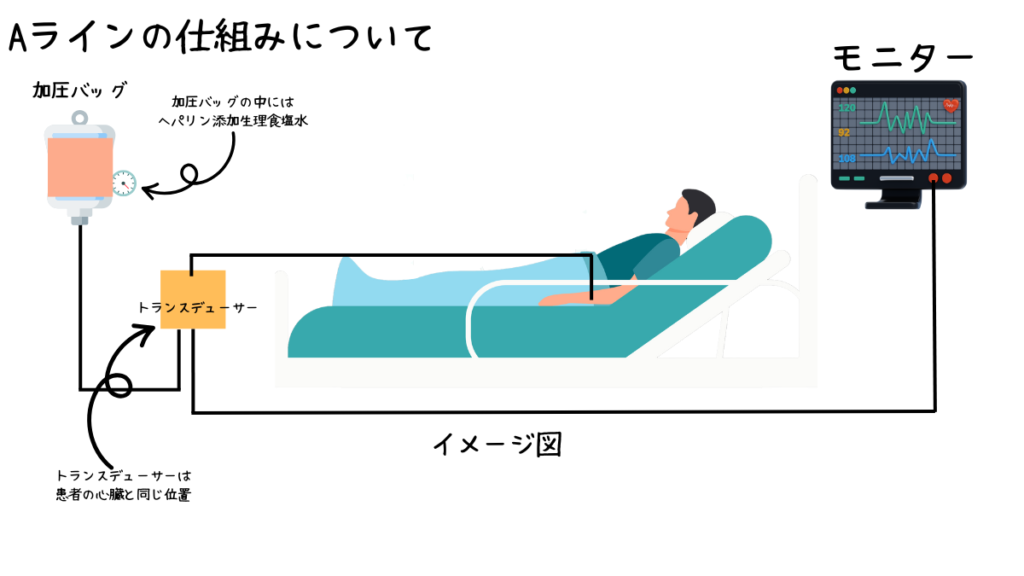
Aラインは患者さんの動脈からモニターに圧を出力するまでの経路と同じです。
この経路を理解しておくとトラブルに対応できます。
ちなみに臨床工学技士はAラインが出力されないというトラブルがあった際に結構連絡がきます。
理由はモニターが悪いと思われている場合が多いからです、、(実際はモニター以外の場所が悪いことが多いです)
- 患者の動脈とトランスデューサが接続
- トランスデューサーからは加圧バッグに繋がるラインとモニターに繋がるラインがある
ちなみにAラインで使用される動脈は複数箇所あります。
- 橈骨動脈
- 上腕動脈
- 大腿動脈
- 足背動脈
Aラインを用いて血圧を測定する際には注意点が3つあります。
基本的にうまく測定できない場合、この3点が問題があります。
- ゼロ点校正
- 回路内の気泡
- 回路の折れ曲がり
ゼロ点校正
ゼロ点校正はAラインでの血圧測定を行うために必要な操作となります。
一部機械によってはゼロ点校正をしないとそもそも数字が出てこないこともあります。
正確に測定を行うために、一度トランスデューサーを大気解放し、ゼロ点に合わせます。
この手順を失敗するとうまく測定できません。
ゼロ点校正が必要な場面は以下の3点です。
- 患者が変わった場合
- 患者さんの位置が変わった場合
- トランスデューサーの位置を変えた場合
ただし、実臨床の現場においてゼロ点校正が必要なほど高さによって圧が変動する場面はほとんどありません。
仮に病院から富士山の山頂ぐらいまで変化すると同じ高さでも必要ですが・・・
そのため、基本的にゼロ点校正が問題になることはありませんが、実際に問題が起きた際に
ゼロ点校正すると元に戻ることが意外とあります。
パソコンがおかしい時はとりあえず再起動するといったノリでゼロ点校正されることが多いです。
回路内の気泡
Aラインは常に加圧バックからヘパリンが添加された食塩水が流れているため、
先端が基本的に凝固することはありません。
ただし、この回路内に基本が混入している場合、当然生理食塩水が流れにくくなるだけでなく、
患者さんの血中に空気が混入し、空気塞栓を引き起こす可能性があります。
また、患者さんの動脈からの圧がうまく反映されなくなります。
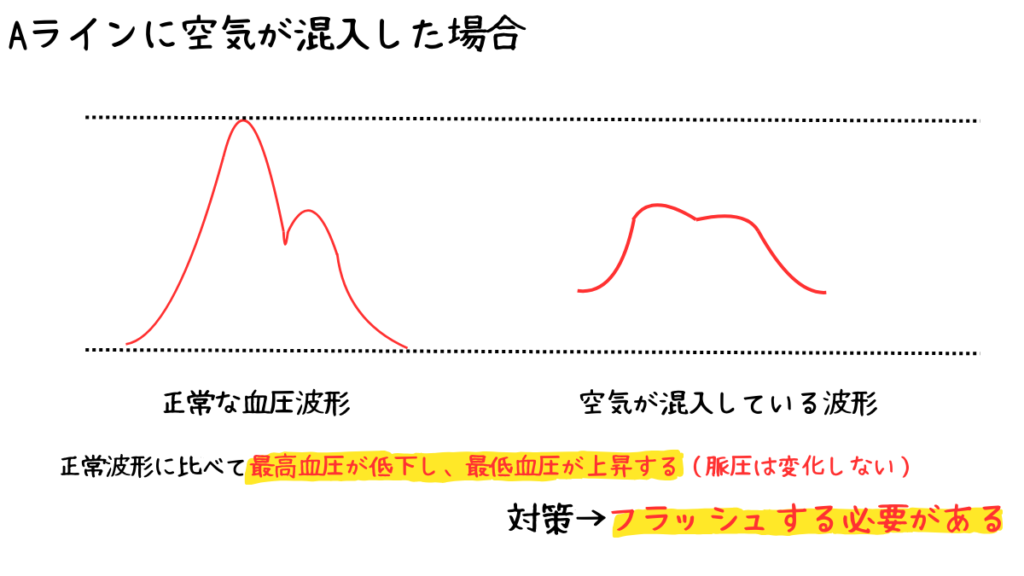
このように正常波形に比べ、なまっているように見える波形は回路内に空気が混入している場合があります。
その場合はフラッシュと言って、回路内にヘパリン添加生理食塩水を流すことで空気を取り除きます。
ただし、フラッシュにより患者さん側へ空気が送り込まれないように注意してください。
回路の折れ曲がり
回路の折れ曲がりでも圧波形が変化する可能性があります。
この時、波形は空気混入時と同じ波形になります。
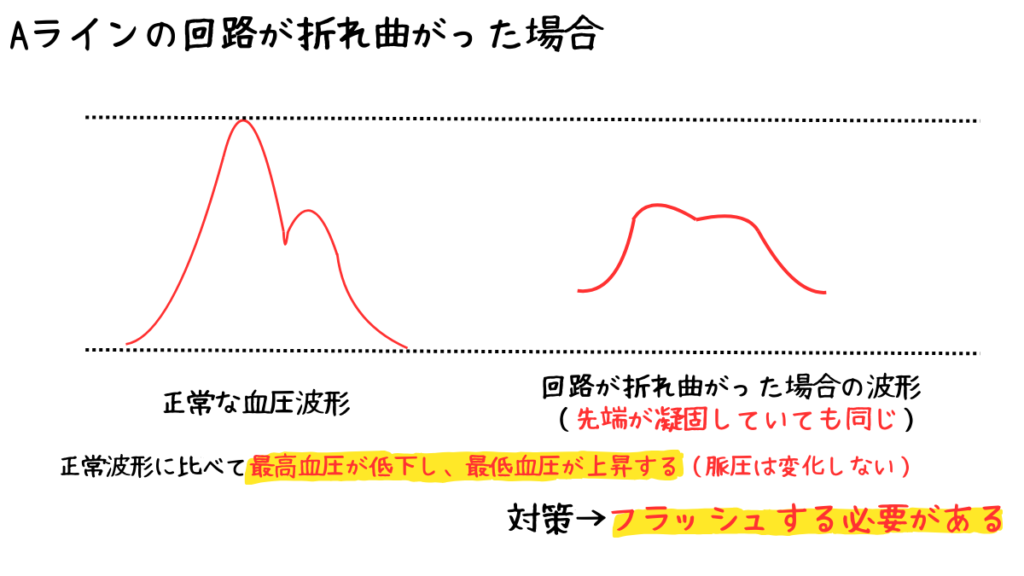
折れ曲がりがある場合はもちろん折れ曲がりを解除するのですが、それでも改善されない場合は
回路の先端が凝固している場合が多いです。
この時は回路先端を洗うためにフラッシュを行います。
- Aライン持続的に血圧モニタリングを行うために使用される(橈骨動脈が選択されやすい)
- ゼロ点校正、回路内の気泡混入、折れ曲がりや先端凝固でトラブルが生じる
- トラブル時は再度回路内をプライミング、ゼロ点校正すると大体治る
AラインとNIBPの違い
次に、AラインとNIBPの違いですが観血的動脈圧測定と呼ばれているAラインに対して
NIBPは非観血的動脈圧測定と呼ばれる間接的に血圧を測定できる方法です。
臨床現場では実測や実測値と呼ばれたりもします。
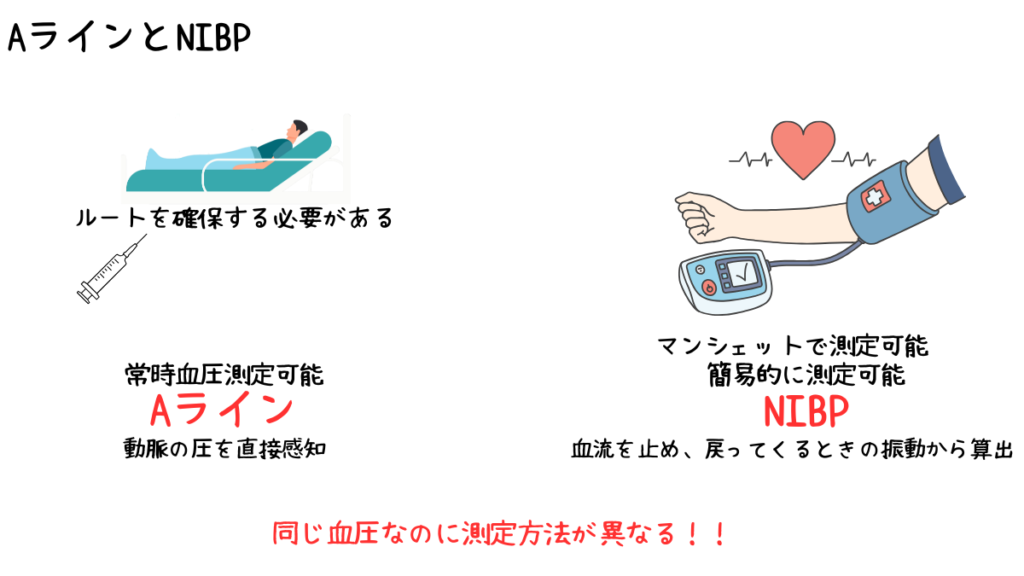
Aラインの測定方法は動脈圧を直接感知しているのに対し、
NIBPの測定方法はマンシェットを加圧することにより血流を止め、その後血流が戻るときに
生じる振動から血圧を算出しています。
つまり、同じ血圧であるにも関わらず、測定方法が異なっています。
ここで気になるのはそしたらどちらの血圧が正しいんだ?ってことです。
よく臨床現場で見かける光景として、

Aラインが低いの気になるな、NIBPを測定してみよう!
この時、NIBPが高く表示されると安心してそのままにしておくことってよくありませんか?
実は
Aラインが低い患者はNIBPが高く
Aラインが高い患者はNIBPが低く測定される傾向にあります。
ではどちらで判断すればいいのかというと結論どちらでもないです。
というかそもそも測定方法が違うので判断できないです。
そもそも血圧を測定する理由はいったい何なのか?
答えは全身に血流が送れているのか判断するためです。
その判断基準は平均血圧です。
この点については次回詳しく紹介します。
- NIBPは間接的に血圧を測定できる
- Aラインは直接圧を感知し、NIBPは振動で血圧を算出する
- どちらを参考にするというのではなく、血流が確保できていることを評価するのが重要
(あくまで血圧はその指標)
まとめ
今回はAラインについて紹介してきました。
ICUで集中治療を行う患者さんにとって、血圧を常時測定することができるAラインは非常に重要です。
Aラインのトラブルが生じた際は臨床工学技士が頼られる場面も珍しくないため、
基礎知識として知っておきましょう。
また、AラインとNIBPの違いも把握して起き、測定値に誤差が出るのは
当然あり得るという認識は持っておきましょう。
血圧については今後、さらに特化した記事を出しますのでお待ちください。
一緒に頑張りましょう!