皆さんは自施設でECMO、PCPS開始後の患者さんのチェックを行う際に下肢の確認を行っていますか?
ECMO、PCPS開始後の合併症としても珍しくない下肢虚血ですが、
最初のカニューレ選択次第では防げる可能性もあります。
この下肢虚血の変化には看護師さんが発見してくれることが多いのですが、
その前後でどのような対応をするのかは臨床工学技士の上の見せ所です。
導入時という緊迫した場面でも適切なカニューレを選択できるのは
自分の自信にも繋がると思いますのでぜひ最後まで見て行ってください。
- ECMO,PCPS導入時に使用する適切なカニューレサイズ
- 下肢虚血が生じた際の対応
適切なカニューレサイズ
まず、ECMO、PCPSの導入時というのは非常に緊迫した場面で、臨床工学技士は回路の準備を行うのですが、
同時並行でカニューレのサイズを選択する必要があります。
これは施設によっても基準があると思いますが基本的には体表面積で決まってきます。
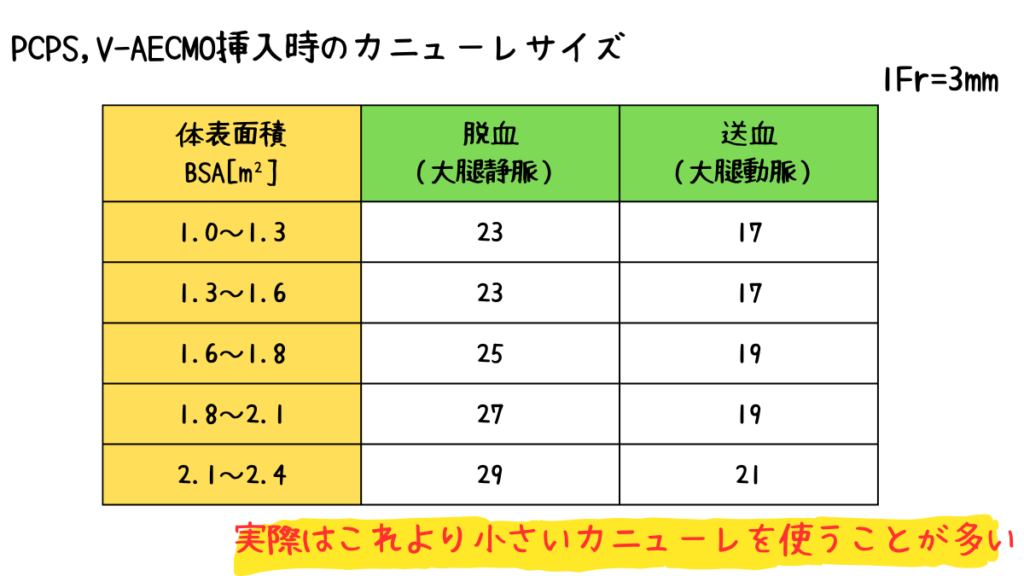
この表を参考にカニューレのサイズを選んで問題はないのですが、
実際はこれより細いカニューレを使うことが多いです。
そのため、各施設で主に用いているカニューレのサイズを小さい順に並べ、この表に当てはめるといいです。
ではこの表はなんなのかというと、安定した血流を得る為に必要なカニューレのサイズです。
この辺は理解してうまく有効活用してもらえると幸いです。
ちなみにカニューレを選ぶ余裕のないほどの緊急時はとりあえず一番デカいカニューレを選択します。
また、体表面積での算出もおおまかであるため、V-VECMOなど、準緊急程度の導入であれば
エコーを用いて血管径を測定した後にサイズを選びます。
これが最も正確な方法で、血管直径の2/3を超えないことが理想的です。
ただし、カニューレのサイズは医師が決めるので開封するのは指示を確認してからにしましょう。
- カニューレは体表面積を基準に決める
- 緊急でない場合はエコーを用いて血管径を測定する
下肢虚血について
大腿動脈からの送血を行う必要があるV-AECMO、PCPSにおいて、送血管挿入後の下肢虚血発生率は
10~70%と言われています。
この数字は結構アバウトですが、私の体感的には3人に2人は下肢虚血を起こしている場合があります。
もちろん長期化すればするほどそのリスクは上昇し、
1週間以上になる場合はほぼ100%下肢虚血を引き起こしています。
- 下肢壊死
- コンパートメント症候群
このような問題を引き起こすほかに、予後不良になりやすいともいわれており、
医療従事者としてはなんとしても防きたい合併症の一つです。
そのため、看護師さんだけではなく、私達臨床工学技士もPCPSやECMOの定期チェックを行う際に
必ず下肢虚血の有無を確認します。
下肢の色調
冷感
ドップラー血流計(Nsで行うことが多い)
rSO2
私たちが主に確認しているのは下肢の色調や冷感です。
また、看護師さん側でもドップラー血流計を用いて血流の有無を確認してくれているため、こちらも参考にし、
下肢の虚血状態を評価します。
また、近年ではrSO2という微小血管の酸素飽和度を確認すること下肢の虚血状態を評価することができます。
数値を用いた判断ができるため、この値を参考にしている施設もあります。
では、実際に下肢虚血が起きる状態というのはどのような状態なのでしょうか?
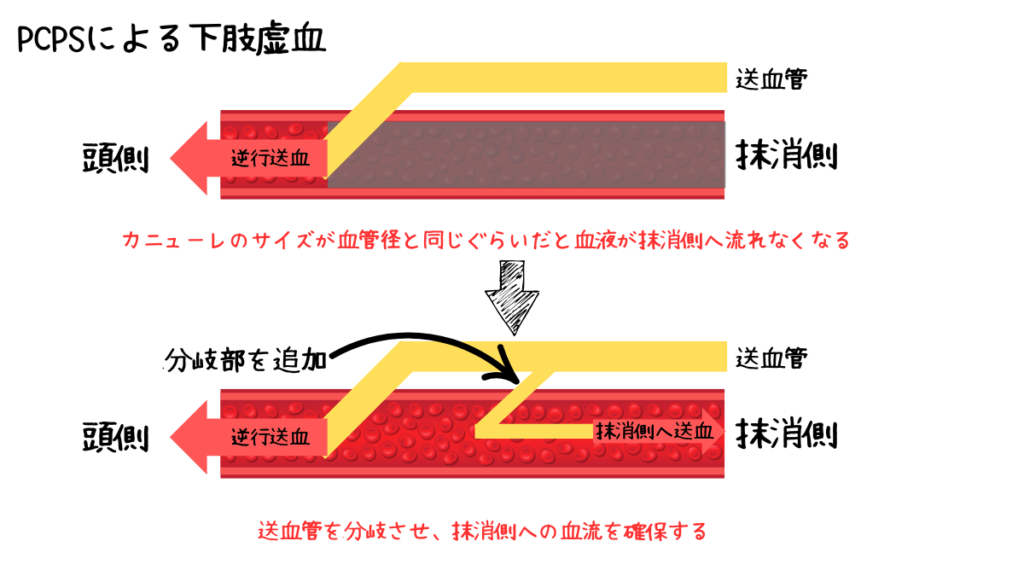
この下肢虚血を防ぐために送血管の途中についている三方活栓から分岐を作り、
抹消側に細いカニューレを挿入し、抹消側への血流を確保します。
このようにして、ICUなどで長期間管理する場合は下肢虚血の評価は必ず必要となるため、
必要時には医師に抹消部の血流確保の提案をしましょう。
- PCPS,ECMO管理下の場合、下肢虚血の有無を定期的に評価する
- 必要時は分岐部から抹消側へ送血を行う
まとめ
今回はカニューレと抹消送血について紹介してきました。
カニューレは緊急導入時、抹消送血は管理中に必要な知識です。
つまり、PCPSやECMOを扱うとなった時に回路や適応疾患を把握しておくのはもちろんですが、
このような知識を持っておくことも重要です。
特にカニューレのサイズは早急に判断する必要があるので、
自施設で用意できるカニューレのサイズに合わせて対応できるようにしましょう。
一緒に頑張りましょう!