手術室やICUで患者さんの呼吸状態をリアルタイムに把握するのに欠かせないカプノメータ。
EtCO2の数値一つで、換気状態や循環動態の変化を素早くキャッチできる便利なツールですよね。
でも、「正常値って何だったっけ?」「もっと上手く使いこなしたい!」という声もよく聞きます。
この記事では、カプノメータの基本からメリット・デメリット、EtCO2の活用方法まで、明日からすぐ使えると思える内容をたっぷりお届けします。
それでは、一緒にカプノメータをマスターしましょう!
- カプノメータについて
- EtCO₂について
カプノメータについて
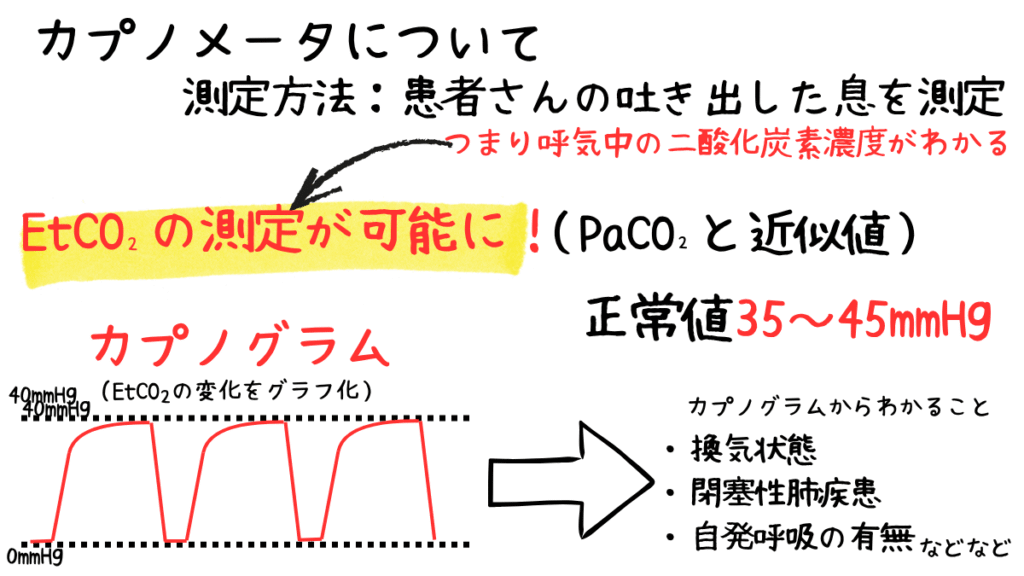
カプノメータは、呼気中の二酸化炭素濃度(EtCO2:呼気終末二酸化炭素分圧)を測定する医療機器です。
主にサイドストリーム方式とメインストリーム方式の2種類があり、手術室やICU、救急現場で呼吸管理の要として活躍しています。
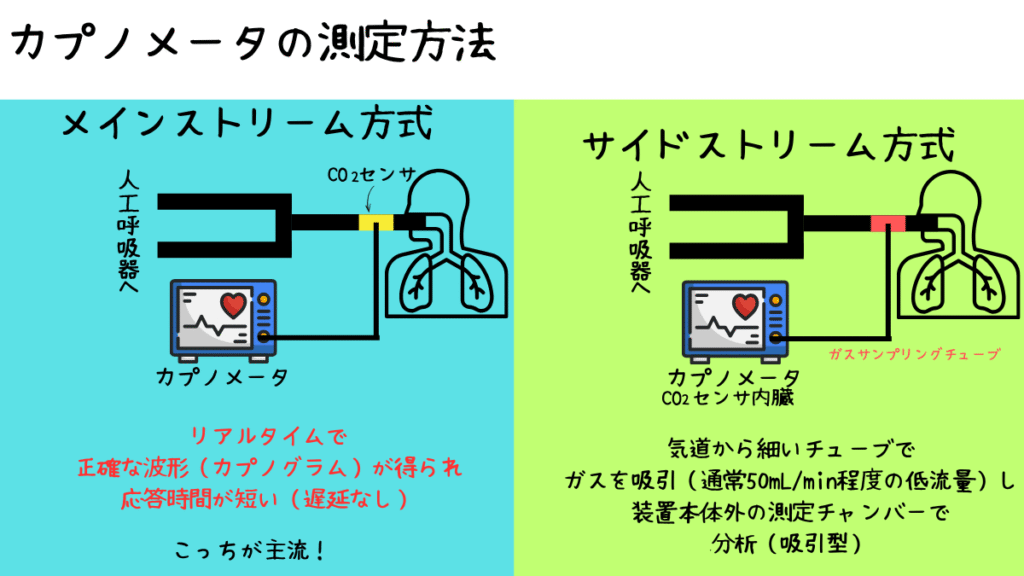
- メインストリーム方式
- センサーを気道アダプタ(エンドトラキアルチューブと回路の間に直接設置)で
気道直後に置き、呼気ガスをその場で直接測定(非吸引型) - リアルタイムで正確な波形(カプノグラム)が得られ、応答時間が短い(遅延なし)
- センサーを気道アダプタ(エンドトラキアルチューブと回路の間に直接設置)で
- サイドストリーム方式
- ガスを遠くへ運ぶため、遅延が発生しやすく、
高呼吸率時や低潮気量時に波形が歪む可能性がある - 気道から細いチューブでガスを吸引(通常50mL/min程度の低流量)し、
装置本体外の測定チャンバーで分析(吸引型)
- ガスを遠くへ運ぶため、遅延が発生しやすく、
EtCO2は「end-tidal CO2」の略で、呼気の最後に排出されるCO2濃度を示し、動脈血CO2分圧(PaCO2)と高い相関があるため、非侵襲的に換気状態を評価できるのが最大の魅力です。
- EtCO2:呼気終末二酸化炭素分圧
- カプノグラム:グラフ化された呼気中の二酸化炭素分圧の変化
- 呼吸数:呼吸回数
臨床工学技士としてカプノメータを扱う際は、まずは機器の基本構造を押さえましょう。
センサー部分、ディスプレイ、波形表示機能が標準装備されており、最近のモデルではアラーム設定やトレンド表示も充実しています。
EtCO₂の正常値の目安は35~45mmHg(成人)となっています。
この範囲を基準に、患者さんの状態に合わせて解釈していきます。
呼気中の二酸化炭素分圧の変化をグラフ化したカプノグラムは台形に近い形で、異常があると波形が崩れたり、数値が急変したりします。
そのため、波形の微妙な変化から気管チューブの位置異常や肺塞栓を疑うことも可能です。
- EtCO2正常値:35~45mmHg(成人)小児は少し高め(30~40mmHg)
- 測定方式:サイドストリーム(吸引式)とメインストリーム(直接式)の違いを理解
- 波形解釈:台形波形が正常 基線の上昇はリブリーシングを示唆
カプノメータのメリット・デメリット
ここからはカプノメータのメリットとデメリットについて紹介していきます。
まず、カプノメータのメリットは、
何と言ってもリアルタイムで非侵襲的に呼吸・循環状態を把握できる点です。
EtCO2は換気量、死腔量、肺血流のバランスを反映するため、
人工呼吸器の設定変更や薬剤投与の効果判定に即座に役立ちます。
例えば、EtCO2が急上昇したら高CO2血症、急低下したら低CO2血症や循環不全を疑い、
迅速な対応が可能になります。
一方、デメリットも知っておかないと現場でつまずきます。
水分や分泌物でセンサーが詰まると測定誤差が出やすいですし、サイドストリーム方式では吸引遅延で波形が歪むこともあります。

また、肺胞死腔が増える疾患(COPDや肺塞栓)ではEtCO2とPaCO2の差(gradient)が拡大し、
過信すると危険です。
メリットを最大化するには、定期的なキャリブレーションとセンサー清掃が必須となります。
デメリットをカバーするには、EtCO2だけでなくSpO2や血圧、臨床症状と総合的に判断する習慣を
付けましょう。
- メリット:リアルタイムモニタリングで早期発見 人工呼吸器管理の効率化
- デメリット:センサー詰まりやgradient拡大による誤差
- 対策:キャリブレーション頻度を守り、総合判断を徹底
EtCO2の活用方法
EtCO2の活用方法は、シーン別にマスターするとスキルが一気に上がります。
ここからは4つのポイントについて紹介していきます。
- 正常値の確認
PaCO₂の管理と基本的には同じ考え方 - 気管挿管の確認
挿管直後にEtCO₂波形が出現すれば食道挿管を除外
波形が出ないor基線が上昇したら即座に再挿管を検討 - 輸液負荷試験や昇圧剤効果判定
EtCO2が上昇すれば心拍出量改善のサイン - CPRの品質評価
EtCO₂が10mmHg未満ならCPRが不十分、20mmHg以上でROSC(自己心拍再開)の可能性が高まる
カプノメータから読み取れる情報はEtCO₂に注目が集まりがちですが、
波形からも読み取れる情報が多くあります。
カプノグラムから読み取れる情報については後日紹介していきます!
また使用方法のコツとしてはこちらを参考にしてください。
- センサー接続前に水分除去フィルターを確認
- アラーム閾値を患者に合わせて設定
- トレンドグラフで経時変化を追う
さらに、EtCO2を活用した具体例を挙げます。
- 人工呼吸器離脱試験:EtCO2が安定していれば離脱成功率アップ
- 小児患者:正常値がやや高いので、30~40mmHgを目安に
- 高齢者:死腔増加でgradientが大きいため、PaCO2との差を意識
これらを日常的に実践すれば、EtCO2は「ただの数値」から「患者の声」になります。
ぜひ現場で試してみてください!
まとめ
カプノメータは、EtCO2正常値(35~45mmHg)を軸に、
換気・循環のリアルタイムモニタリングを実現する強力なツールです。
メリットは早期発見と管理効率化、デメリットはセンサー管理とgradientへの注意が必要な点となっています。
活用方法をマスターすれば、挿管確認からCPR評価、人工呼吸器調整まで幅広く活躍します。
EtCO2を味方につけて、患者さんの安全を守りましょう!
一緒に頑張りましょう!




