血圧が低いと聞いても立ち止まってしまう臨床工学技士の方へ
― 収縮期・拡張期・平均血圧と波形を結びつけ、治療判断につながる血圧の見方を整理する ―
ICUでモニタを見ていると、血圧が90/50mmHgまで低下しています。
医師に報告しようとしますが、「平均血圧は?」「波形はどう見える?」と聞かれ、言葉に詰まります。
数値が低いことは分かっても、循環血液量なのか、心機能なのか、
血管の問題なのかを説明できないままでは判断に自信が持てません。
血圧は単なる数値ではなく、背景にある循環状態を反映しています。
この記事では、血圧の基本的な考え方から平均血圧や波形の見方までを整理し、
臨床工学技士が現場で判断しやすくなる視点がわかります。
- 収縮期血圧・拡張期血圧・平均血圧がそれぞれ何を反映しているのかを理解できる
- 血圧低下が起きたときに心拍出量か血管抵抗かを考えるための基本的な判断軸が整理できる
- 動脈圧波形や呼吸性変動から、循環血液量や心収縮力を読み取る際の具体的な見方が身につく
血圧とは
まず、血圧を一言で表すと循環系には絶えず血液が流れておりその中に存在する圧力のことです。
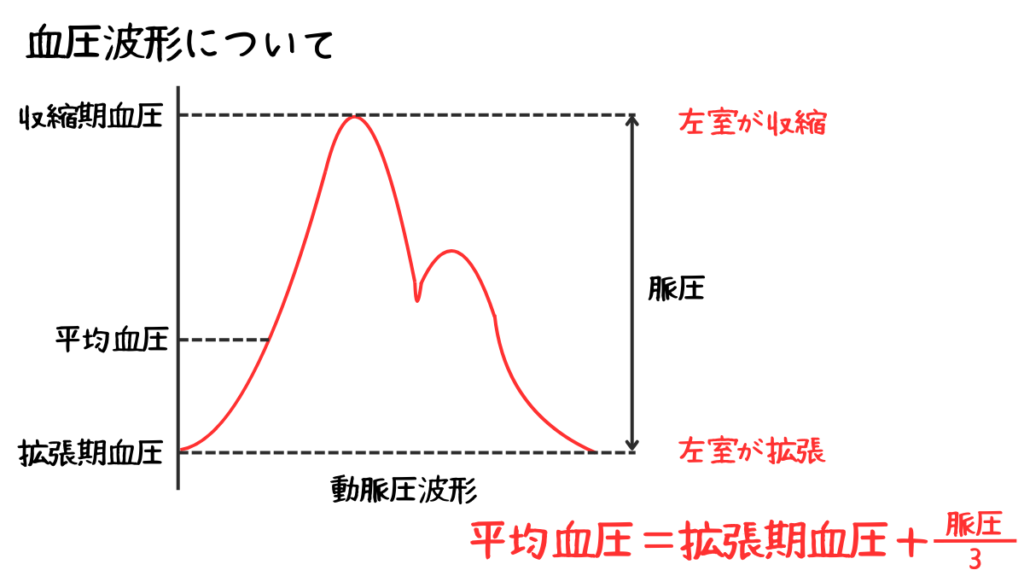
血圧を評価する際に用いられるのは基本的に2種類の値で、収縮期血圧と拡張期血圧です。
また、この値の差を脈圧と言います。
- 収縮期血圧→左室の収縮により最高値になった最高血圧(正常値:130mmHg以下)
- 拡張期血圧→左室の拡張により最低値になった最低血圧(正常値:84mmHg以下)
- 脈圧→収縮期血圧ー拡張期血圧
- 平均血圧→拡張期血圧+脈圧÷3(正常値:65mmHg以上)
動脈圧波形から血圧を反映させると以下のようになります。
では血圧には様々な値がありますが、この中で最も重要なのはどの値でしょうか?
もちろんすべての値が重要ですが、意外と見落としがちなのが平均血圧(MAP)です。
平均血圧について
平均血圧は言葉通り、患者さんの平均の血圧を意味しています。
そもそも、収縮期にも拡張期にも組織に血液は流れているため、平均血圧が表しているのは組織灌流です。
つまり、仮に血圧が低値であったとしても平均血圧が高ければ組織灌流は保たれているという判断ができます。
この平均血圧は集中治療領域で治療方針を決める一つの指標となります。
この平均血圧の正常値は65mmHg以上となっているので、この値を下回った場合、
臓器への血流供給が途絶えている可能性があり、肝障害、腎機能障害、四肢壊死、意識障害が生じます。
ただし、例外として脳灌流だけは平均血圧が50mmHgまで血流が流れます。
また、150mmHg以上になった場合は脳圧上昇を予防するために血流がいかなくなります。
ですので、平均血圧が低下した際に最後まで組織灌流が保たれているのは脳です。
逆に平均血圧が低下した際に一番最初に障害を受けるのは腎機能です。
腎臓は心拍出量の20~25%の血流が必要とされるため、血流が低下した時にすぐに影響が生じるからです。
- 平均血圧は全身の臓器灌流の決定因子
- 正常値は65mmHg以上
- 低下時に一番最初に影響が出るのは腎臓
収縮期血圧と拡張期血圧
では収縮期血圧と拡張期血圧は意味がないのかと言われるともちろんそんなことはないです。
まず、収縮期血圧(sBP)は心臓から拍出された血流が大動脈壁に与える圧力のことです。
この値は左室後負荷、動脈性出血リスクに関与しています。
正常値は130mmHg以下です。
また、急変時によくこの値が用いられますが、収縮期血圧が低下している時は
必然的に平均血圧が低下しているからです。
収縮期血圧は患者さんの急変を明確に反映するため、緊急で対応する場合はこの数値だけで
判断してもほぼ間違いないです。
そのため、多くの医療従事者が収縮期血圧を気にするというワケです。
一方で拡張期血圧(dBP)は心臓に向かう血流が血管壁に与える圧力のことです。
この値は冠動脈血流の決定因子です。
正常値は84mmHg以下です。
特にsBPが120mmHg以上でdBPが60mmHg以下の場合、
冠動脈への血流が低下し、心筋梗塞や狭心症などの心臓疾患に対するリスクが高くなります。
つまり拡張期血圧が低すぎても問題だということです。
- 収縮期血圧は左室後負荷、動脈性出血リスクに関与
- 拡張期血圧は冠動脈血流の決定因子
血圧の規定因子
血圧の数値についてある程度理解できたうえで、
そもそも血圧ってどのようにして決めているのかについて紹介します。
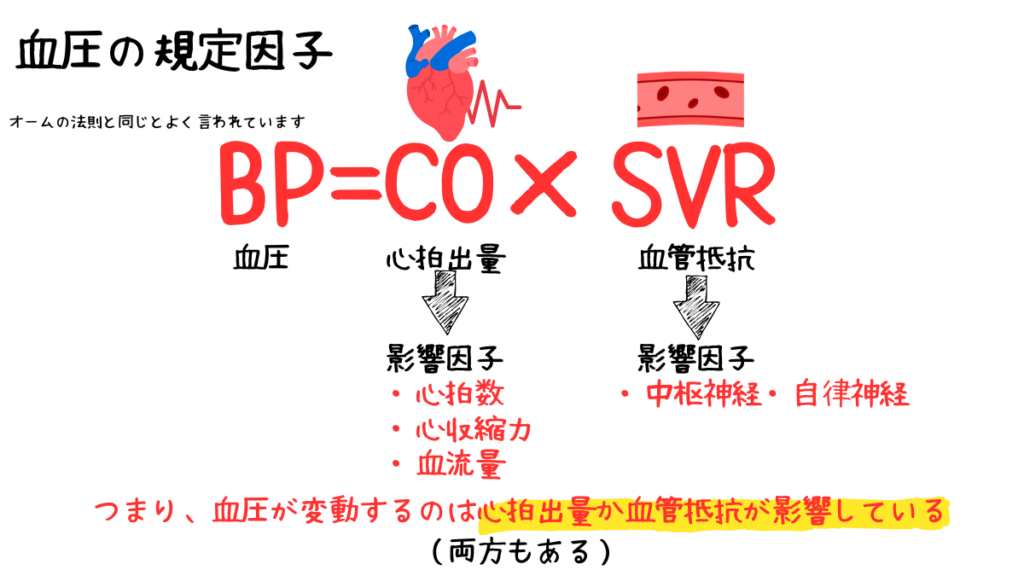
血圧は心拍出量と血管抵抗によって規定されています。
つまり、血圧が変動した際は、どちらかの値が影響しています。
影響因子は以下の通りです
心拍出量
・心拍数、心収縮力、血流量
血管抵抗
・中枢神経・自律神経
心拍出量が低下している際は、心拍数や血流量の低下が考えられ、それに対応した対応を行う必要があります。
また、血管抵抗が低下している時も同様にそれに対応した対応を行う必要があります。
つまり、例えば血圧低下の原因が心収縮力の低下であった時に医師に血圧が低いから点滴をお願いしますと
依頼しても意味がないということです。
この場合、血流量の低下が原因であれば点滴の対応でいいと思いますが、この点を理解しておく必要があります。
- 血圧は心拍出量と血管抵抗が規定因子
- 心拍出量は心拍数、心収縮力、血流量が影響
- 血管抵抗は中枢神経・自律神経が影響
血圧波形について
血圧は単純な数値だけでなく、それ以外にも多くの情報を得ることができます。
Aラインで観測できる動脈圧波形にも多くの情報があります。
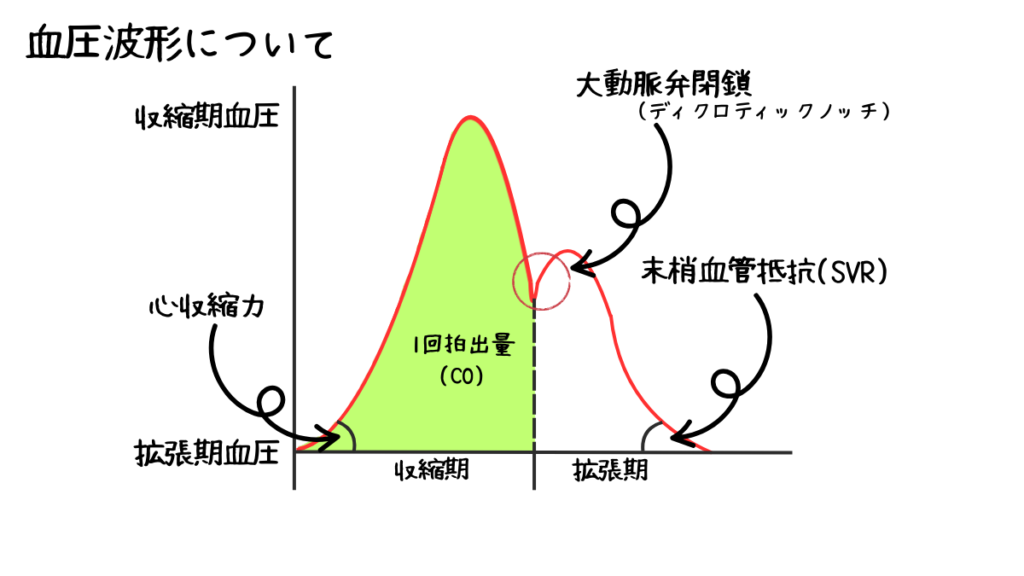
血圧波形からは様々な情報を得ることができます。
- 心収縮力
- 大動脈弁閉鎖(ディクロティックノッチ)
- 血圧波形の形
- 末梢血管抵抗
- 呼吸性変動
心収縮力
心収縮力とは心臓が収縮する力です。
言い換えると血液を送り出す力ということです。
この力は心拍出量に影響する因子で、心収縮力が高いほど心拍出量が大きくなります。
この心収縮力は血圧波形の立ち上がりが反映されます。
この立ち上がりの角度が急なほど心収縮力が高くなります。
心収縮力は心エコーでEF(駆出率)として表される数値です。
EFの正常値は60~70%です。
この値が低い場合、血圧波形の立ち上がりも緩やかになっているため、心収縮力が低下している可能性があります。
- 心機能低下
- 大動脈弁狭窄症
- 後負荷の増大
大動脈弁閉鎖(dicrotic notch)
大動脈弁が閉鎖するタイミングであるディクロティックノッチ。
これは血圧波形の中でも特徴的な動きをしており、
心臓が収縮期から拡張期へと移行するタイミングを示しています。
基本的に測定部位が心臓から遠くなればなるほどディクロティックノッチの感知は困難になります。
例えばAラインが大腿動脈であれば平坦化、足背動脈では消失します。
この場合、ディクロティックノッチが確認できなくても問題はないのですが、
橈骨動脈などでAラインを取っている場合は見えるはずです。
ディクロティックノッチが見えない場合や位置が通常より低い場合は以下のことが考えられます。
- 循環血液量の低下
- 末梢血管抵抗が低い(血流が流れやすいため圧がかからない)
- 大動脈弁閉鎖不全
血圧波形の形
実は血圧波形からは形の変化によっても患者さんの状態が察知できます。
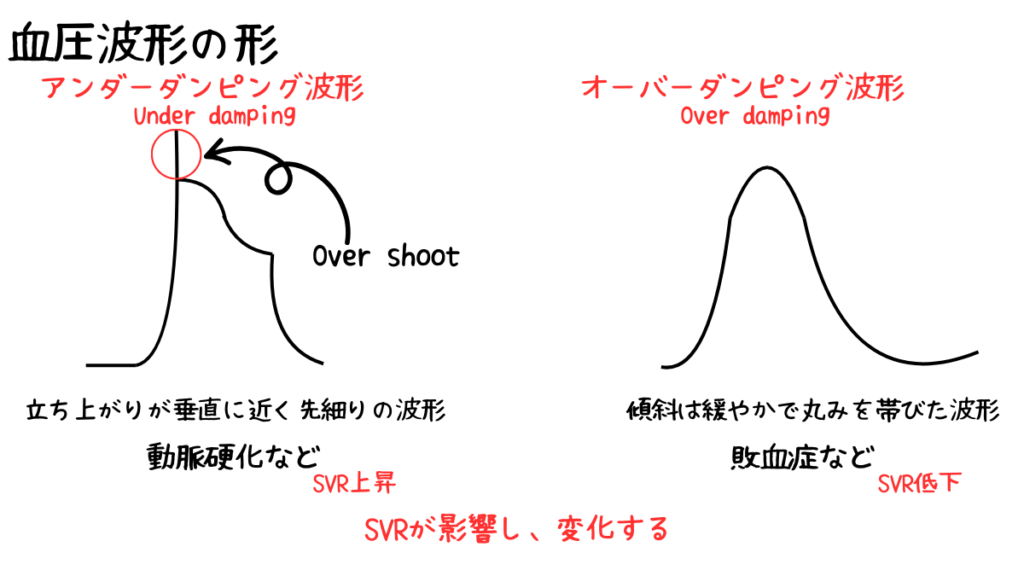
血圧波形は形によってアンダーダンピング波形とオーバーダンピング波形の2種類に分類されます。
アンダーダンピング波形は立ち上がりが垂直近く、先細りの波形です。
このアンダーダンピング波形のうち、尖った波形が特徴的な部分はOverShootと呼ばれています。
この時、収縮期血圧が過大評価され、拡張期血圧は過小評価されます。
この状態は末梢血管抵抗が上昇している状態です。
- 動脈硬化
- 高血圧症
- 血管内脱水
- Aラインが長い、細い、柔らかい
- 細かい気泡がルート内にある場合
オーバーダンピング波形は傾斜は緩やかで丸みを帯びた波形です。
この状態は末梢血管抵抗が低下している状態です。
- 敗血症
- アナフィラキシーショック
- 動脈の抵抗がない場合
- Aラインの針先が曲がっている
オーバーダンピング波形やアンダーダンピング波形の場合、
患者さんの病態ではなく、Aラインの回路内に影響がある事もあります。
この点についても対策できるようにしておきましょう。
血管抵抗
先ほど血圧波形の形は血管抵抗が影響していると説明しましたが、
もちろん正常な波形であっても血管抵抗の影響は受けています。
血管抵抗が高い場合は圧波形の角度がなだらかになります。
これは血管抵抗が高いため、拡張期に血液を出し切るまでに時間がかかってしまうからです。
一方で血管抵抗が低い場合は角度が急になります。
これは血管抵抗が低いため、拡張期に血液が一気に拍出されてしまうからです。
呼吸性変動
人は呼吸を行う際に胸腔内圧が変化するのですが、この変化によって動脈圧も変動します。
例えば呼気で動脈圧が高く、吸気で動脈圧が低くなります。

さらに、人工呼吸器を装着している患者さんの場合はこの動脈圧波形の変動が顕著に見られます。
この変化を察知するためには呼吸性変動によって変化する血圧の最高値が変動しているかを
確認する必要があります。
この時に変動(低下)していた場合、循環血液量低下の可能性があります。
つまり、呼吸性変動をモニタリングすることで
至適血液量や輸液反応性の指標として使用することができます。
この呼吸性変動の変動率は数値化されています。
- 収縮期血圧変動(SPV)
収縮期の血圧の変動
正常値5mmHg以下 - 脈圧変動(PPV)
脈圧の変動を計算したもの
PPV={(最大脈圧-最小脈圧)÷平均脈圧}×100
正常値10%未満 - 一回心拍出量変動(SVV)
FloTracやPiCCOなどでリアルタイムで計測
正常値10%未満
当院で一番多く臨床で見られるのはSVVを用いた評価です。
具体的にはFloTracを用いたビジレオを使用しています。
これら3つの値はすべて同じ呼吸性変動の変動率を表す値ではあるのですが、
測定方法が違うので名称が異なっているという感じです。
この測定値は至適血液量や輸液反応性の指標となると説明しましたが、
つまりは異常値になると体液量が低下しているので輸液が有効である可能性が高いということです。
- 収縮期血圧変動(SPV)
臨床的閾値10mmHg以上 - 脈圧変動(PPV)
臨床的閾値13%以上 - 一回心拍出量変動(SVV)
臨床的閾値10%~13%以上
これらの臨床的閾値を超えた呼吸性変動が見られた場合は点滴を行うことが多いです。
- 心収縮力
血圧波形の立ち上がりで評価 - 大動脈弁閉鎖(ディクロティックノッチ)
大動脈弁が閉鎖する特徴的なタイミング - 血圧波形の形
末梢血管抵抗や回路内の異常を反映 - 末梢血管抵抗
血圧波形の立ち下がりで評価 - 呼吸性変動
血圧波形の呼吸性変動を評価
まとめ
今回は血圧について紹介してきました。
血圧波形からは多くの情報を得ることができるため、非常に便利な指標である事がわかったと思います。
ただ、血圧は動脈圧だけでなく、右心カテで評価できる項目もあります。
これについては別の記事で紹介しているのでぜひ見てください。
血圧を理解することはICUやカテ室、透析室など多くの場所でも有益な知識になるため、
ぜひこの記事を読んで確認していきましょう!
一緒に頑張りましょう!