冠動脈疾患の治療において、CABG(冠動脈バイパス手術)とPCI(経皮的冠動脈インターベンション)は
しばしば比較されます。
どちらも同じ冠動脈の治療なのになぜ違うのだろうと思う方もいると思います。
本記事ではCABGの手技、使用血管、術後合併症までを詳しく解説し、PCIとの違いも明確にします。
これを読むことで、術式選択に必要な基礎知識を整理でき、日常業務や患者説明に役立つ情報を得られます。
- CABGについて
- バイパス血管について
- 合併症について
CABGについて

冠動脈バイパス手術(CABG)は、心臓の冠動脈が狭くなったり閉塞したりして
心筋への血流が不足した場合に行われる外科的治療です。
血流不足は狭心症や心筋梗塞などの症状を引き起こすため、CABGでは体の別部位から採取した血管を
冠動脈に縫い合わせ、閉塞部位を迂回する「バイパス」を作り、心筋への血流を確保します。
CABGとPCI(経皮的冠動脈インターベンション)の違いも理解しておくことが重要です。
PCIはカテーテルで狭窄部にステントを留置し血流を改善する低侵襲の治療で、回復が早く短期間で日常生活に復帰できます。
しかし、多枝病変や重度の石灰化では再狭窄のリスクが高く、長期的な血流維持はCABGに劣ります。
一方CABGは侵襲は大きいものの、多枝病変や左前下行枝(LAD)病変において長期的な血流維持に優れ、
再治療の必要性が低いのが特徴です。
このため、患者の病変や全身状態によってCABGとPCIは使い分けられます。
- PCIが第一選択の場合
ST上昇型心筋梗塞
外科的治療のリスクが高い
高齢者や脳血管疾患あり
SYNTAXスコア≦22 - CABGが第一選択の場合
SYNTAXスコア≧33
糖尿病合併患者
LMT病変
LVEF<35%
CABGの手技は大きく分けてオンポンプCABGとオフポンプCABG、さらに低侵襲CABG(ミッドキャブ)があり、それぞれ特徴とリスクが異なります。
- オンポンプCABG(on-CABG)
- 人工心肺を使用して心臓を一時停止させ、安定した術野で冠動脈吻合を行う
- 心停止液で心筋を保護し、複雑な多枝病変でも吻合可能
- 全身性炎症や臓器障害、出血リスク、不整脈などのリスクあり
- オフポンプCABG(off-CABG)
- 心臓を動かしたまま手術を行い、人工心肺を使用しない
- 全身負荷や炎症反応を軽減できる
- 心拍動下での吻合が必要なため高度な手技が求められる
- 必要に応じて一時的冠動脈シャントで心筋虚血を防ぐ
- 低侵襲CABG(ミッドキャブ)
- 胸骨切開を避け、肋間から小切開で手術を行う
- 主に左内胸動脈を使用してオフポンプで施行
- 入院期間や輸血量を減らせるが、適応症例は限定的
- CABGは冠動脈閉塞部を迂回する外科手術である
- PCIは低侵襲で短期回復可能だが、高度石灰化病変では再狭窄リスクが高い
- CABGの手技にはオンポンプ・オフポンプ・低侵襲があり、リスクや適応が異なる
CABGで使用される血管について
CABGで最も重要な要素の一つは、どの血管をバイパスに使用するかの選択です。
冠動脈の主要部位である左前下行枝(LAD)、左回旋枝(LCX)、右冠動脈(RCA)は、心筋の酸素供給に直結するため、狭窄や閉塞の程度に応じて優先的にバイパスが行われます。
冠動脈についてはこちらの記事を参考にしてください
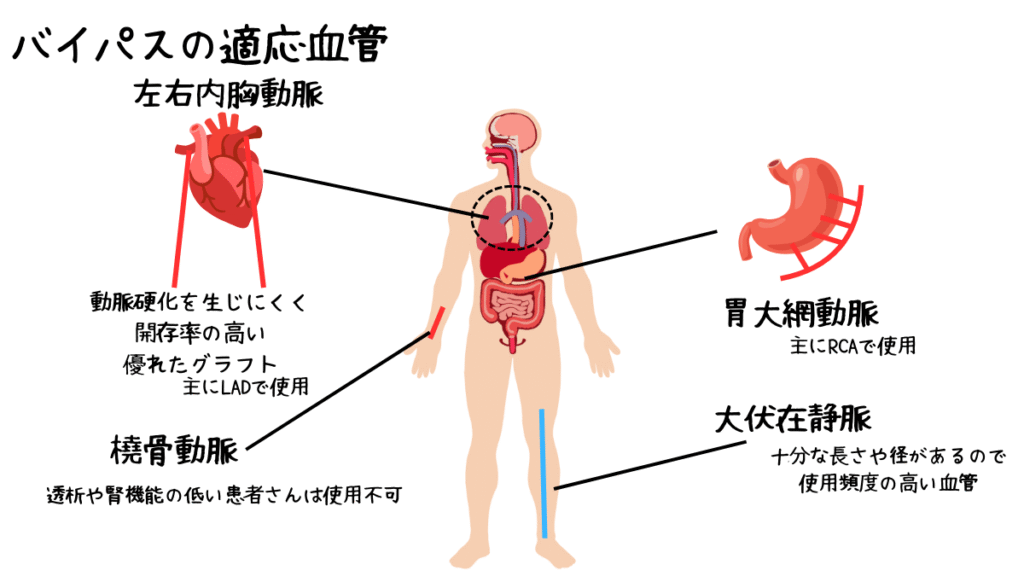
- 左内胸動脈(LITA)
- 主に左前下行枝(LAD)へのバイパスに使用
- 血管の耐久性が高く、長期的に血流維持が可能
- 右内胸動脈(RITA)
- 左内胸動脈と同様に動脈グラフトとして使用可能
- LAD以外の冠動脈や二重バイパスに適用されることがある
- 橈骨動脈(RA)
- 腕から採取される動脈グラフト
- 血流供給能力が安定しており、長期耐久性も良好
- 胃大網動脈(GEA)
- 腹部の血管を利用する動脈グラフト
- 採取がやや難しく、術者の経験や患者条件に依存
- 大伏在静脈(SVG)
- 下肢から採取される静脈グラフト
- 動脈に比べ閉塞リスクは高いが、長さが確保しやすく多枝バイパスに使用される
特にLADは前壁心筋を広範囲に供給するため、
長期的な血流維持の観点から左内胸動脈(LITA)が第一選択として使用されます。
LITAは耐久性が高く、閉塞率が低いため、術後10年を超えても高い血流維持が期待できるのが特徴です。
LCXやRCAに対しては、橈骨動脈(RA)、胃大網動脈(GEA)、下肢の大伏在静脈(SVG)が
補助血管として使用されます。
RAは動脈であるため長期耐久性が比較的高く、血流供給能力も安定しています。
GEAは胃周囲の血管を利用するため、術者の経験や患者の体格によって採取が難しい場合もあります。
SVGは静脈であるため動脈に比べ閉塞リスクは高めですが、長さが確保しやすく、
多枝病変のバイパスに適しています。
患者の冠動脈病変によっては、複数の血管に同時にバイパスを行う「多枝バイパス」が必要です。
例えばLAD、LCX、RCAの三枝病変では、それぞれの血管に適したグラフトを選択して血流を回復します。
この場合、LADにはLITAを、LCXやRCAにはRAやSVGを組み合わせることで、
長期的な血流維持と再治療回避を両立させます。
血管選択のポイントは、単に閉塞部位に血液を届けるだけでなく、
グラフトの耐久性、長さや径、将来の再治療可能性、患者の年齢や合併症リスクも考慮することです。
特に若年者では動脈グラフトの使用が推奨される一方、
高齢者や合併症が多い場合は静脈グラフトを組み合わせることもあります。
- CABGで最も重要なのはバイパスに使用する血管の選択である
- LADには耐久性の高い左内胸動脈(LITA)が第一選択である
- 複数血管への同時バイパス(多枝バイパス)は、血流維持と再治療回避を両立させる
- 血管選択は耐久性、血流供給能力、将来の再治療、患者条件を総合的に評価して決定される
CABGによる合併症
CABGは重症心疾患に対して非常に有効な手術ですが、
侵襲が大きいため術後にさまざまな合併症が発生する可能性があります。
- 出血(胸腔内・心嚢内)
- 胸骨創感染、縦隔炎、胸骨骨髄炎
- 心房細動
- 非持続性心室頻拍
- 低心拍出量症候群
- 周術期心筋梗塞
- 肺・腎・脳・消化管障害(人工心肺使用時)
- 血小板機能低下・出血傾向
- 呼吸器合併症
出血は胸腔内や心嚢内に血液が貯留すると心タンポナーデを引き起こす恐れがあるため、
ドレーン管理や循環動態の観察が重要です。
感染リスクとしては、胸骨創の感染、縦隔炎、胸骨骨髄炎などがあり、
特に高齢者や糖尿病患者では注意が必要です。
術後の心臓合併症では、心房細動が比較的多く発生し、15~40%の患者に見られることがあります。
発生時にはβ遮断薬やアミオダロンでの予防・治療が行われます。
また、非持続性心室頻拍も50%程度の患者に認められることがあります。
人工心肺を使用した場合は、
全身性炎症反応による肺・腎・脳・消化管障害、出血や血小板機能低下のリスクも増加します。
さらに、術後の低心拍出量症候群や冠動脈の血流障害による周術期心筋梗塞も発生しうるため、
心電図や冠動脈血流の監視が必要です。
呼吸器合併症も人工心肺や心機能低下により発生しやすく、
人工呼吸器設定や循環管理を適切に行うことが求められます。
これらの合併症に対しては、術後早期からのモニタリングと迅速な対応が予後改善に直結します。
- CABGでは出血、感染、心不全、心房細動などの合併症が発生しうる
- 人工心肺使用に伴う全身性炎症や臓器障害にも注意が必要である
- 術後は循環・呼吸・心電図の監視と迅速対応が予後改善の鍵である
まとめ
CABGは、冠動脈の閉塞や狭窄による心筋虚血を改善するための外科的手術であり、
特に多枝病変や左前下行枝病変において長期的な血流維持に優れています。
PCIと比較すると、侵襲は大きいものの再治療の必要性が低く、
重症例や複雑な病変では第一選択となることが多いです。
CABGは冠動脈狭窄に対する最後の手段です。
PCI施行時で難しい疾患があればCABGも選択肢に入れておくと次の流れがスムーズにいくかもしれません。
一緒に頑張りましょう!