皆さんはICUでカプノグラムをしっかりと確認していますか?
カプノグラムは人工呼吸管理の中でも見るだけで患者の状態を細かく把握できる非常に重要な指標ですが、正常と異常の境界がわかりにくく、自信を持って読めないという声は少なくありません。
とくに、実際の波形変化をどう判断し、どのように原因を切り分けるかが大きな課題になります。
本記事では、正常波形の構造、異常波形の特徴、臨床での代表的なパターンと対処の考え方までを
体系的に整理します。
最後まで読んでカプノメータを呼吸管理で有効活用できるようにしましょう。
カプノグラムについて
カプノグラムの注目点
カプノグラムの異常波形の判別
カプノグラムについて
カプノグラムは、カプノメータで測定できる呼気中の二酸化炭素の変化を時間軸で示した波形で、
換気の状態を視覚的に把握するための基本的な指標です。
カプノメータについてはこちらの記事を参考にしてください。
ETCO₂の値だけでは判断できない、気道の通りや呼吸のリズム、ガス交換の効率などを
読み取ることができます。
正常波形は大きく四つの相から構成されます。
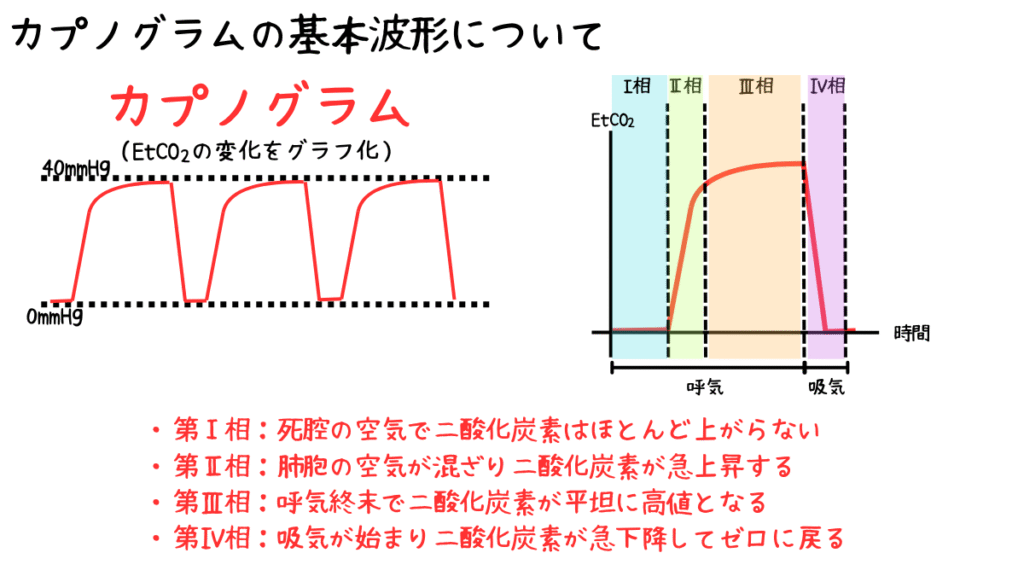
- 第Ⅰ相:死腔の空気で二酸化炭素はほとんど上がらない
- 第Ⅱ相:肺胞の空気が混ざり二酸化炭素が急上昇する
- 第Ⅲ相:呼気終末で二酸化炭素が平坦に高値となる
- 第Ⅳ相:吸気が始まり二酸化炭素が急下降してゼロに戻る
第Ⅰ相は気管や気道内の死腔の空気が出るため二酸化炭素はほとんど含まれません。
このため波形の立ち上がりはほぼ水平になります。
第Ⅱ相では肺胞の空気が混ざり始め、二酸化炭素が急に上昇する区間です。
呼気への移行が最もはっきり現れる部分であり、波形の特徴が大きく変化します。
第Ⅲ相では肺胞からの空気が継続して排出され、波形はゆるやかに右上がりの形になります。
この頂点がETCO₂となります。
第Ⅳ相では吸気が始まるため波形は急に下降し、基線へ戻ります。
この四つの相は患者の状態をそのまま反映しているため、正常な波形を正しく理解しておくことが
異常の発見につながります。
特に第Ⅱ相の立ち上がり方、第Ⅲ相の傾き、第Ⅳ相の戻り方は実践では重要な観察点となります。
人工呼吸器管理中では、鎮静の深さ、換気量、回路の状態なども波形に影響するため、
波形を読む際は常に全体像を把握することが必要です。
センサーの汚れや測定部の水滴などによる測定誤差も正常波形を乱すため、
技術的な要因を除外して読める能力も重要です。
波形が正しく出ているかどうかを最初に確認することは、臨床工学技士としての基本であり、
誤った判断を避けるための必須の手順です。
- カプノグラムは四つの相から成る波形で呼気中の二酸化炭素変化を時間的に示す指標
- 第Ⅰ〜第Ⅳ相の正常構造を理解することが、異常波形の原因推定と臨床判断に直結
- 測定誤差の除外は必須であり、正常波形を正しく把握できて初めて適切な評価が可能
カプノグラムの異常波形
異常波形は、呼吸状態の変化だけでなく、気道の通り、回路の問題、鎮静の深さなど多くの要因を反映します。波形のどの部分が変化しているかを見極めることで、原因を大きく絞り込むことができます。
まず確認すべきことは、測定誤差がないかどうかです。
特に測定部の結露やセンサーの汚れは波形を大きく乱すため、
異常を疑う前に物理的な要因を必ず排除する必要があります。
注目するべきポイントは以下の通りです。

- 第Ⅱ相の立ち上がり
- 第Ⅲ相波形
- 第Ⅳ相に入っても傾きが続く
第Ⅱ相の立ち上がりがゆるやかになる場合は、呼気の流れが悪くなっていることを示します。
痰、血液、分泌物、チューブ狭窄、閉塞性肺疾患などが背景となり、
呼気がスムーズに出ていないときに見られます。
人工呼吸管理中であれば吸引の要否、チューブ交換、あるいは換気条件の見直しが必要となります。
この波形変化は呼吸の抵抗上昇と直結しているため、見逃すと換気不全につながる可能性があります。
第Ⅲ相にくぼみが出る波形は、呼気途中に吸気が混ざった場合に生じます。
人工呼吸中の自発呼吸再出現、鎮静の浅さ、同期不良などが原因となる典型的なパターンです。
とくに鎮静調整中の患者では頻繁に見られ、SATやSBT前後の評価にも役立ちます。
自発呼吸の混在を放置すると、換気の安定性が低下するため、
鎮静の深さや人工呼吸器の設定を見直す必要があります。
第Ⅲ相が平らにならず、第Ⅳ相に入っても傾きが続く場合はガス漏れが疑われます。
カフの不十分な膨らみ、回路の接続不良、小児のカフなしチューブなどが代表的な原因です。
漏れがあるとETCO₂が正しく反映されなくなり、換気の評価ができなくなるため、早急な点検が求められます。
- 異常波形は呼吸状態だけでなく、気道狭窄、自発呼吸混在、ガス漏れなど多様な原因を示す指標である。
- 第Ⅱ相・第Ⅲ相の形状変化は原因の切り分けに有用であり、特に狭窄や自発呼吸の混在は早期対応が必要である。
- ガス漏れや回路不良はETCO₂の信頼性を損なうため、異常を見たら測定誤差と機器状態の確認が必須である。
カプノグラムの異常波形に対する臨床的対応
異常波形は、患者の呼吸や循環状態の変化を反映しています。主に次のような症状が背景にあります。
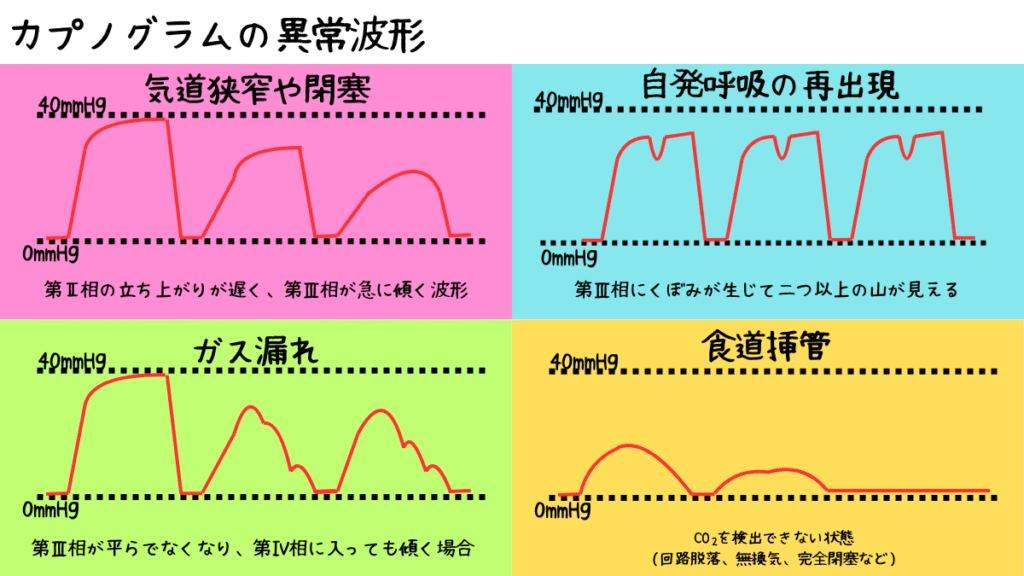
- 気道狭窄や閉塞
痰の貯留、気管支の狭窄、気管チューブの位置異常や閉塞によって
呼気がスムーズに出なくなります。
この症状では、呼吸が浅くなったり、呼吸困難が見られることがあります。 - 自発呼吸の再出現
人工呼吸器に依存していた患者が自発呼吸を始めると、呼気の途中で吸気が混ざることがあります。鎮静が浅くなる場合にも同様の症状が出ます。 - ガス漏れ
カフの緩みや回路の不具合により、人工呼吸器から漏れが生じると、
十分な換気が得られず低酸素や呼吸不全のリスクがあります。
患者は呼吸努力を増やす場合があります。 - 食道挿管
誤って気管ではなく食道にチューブが入った場合、呼気中の二酸化炭素はほとんど検知されません。このため患者は換気されていない状態となり、酸素不足や循環不全のリスクが高まります。
気道狭窄や閉塞
第Ⅱ相の立ち上がりが遅く、第Ⅲ相が急に傾く波形は、気道の通りが悪くなっていることを示します。
具体的には、痰の貯留、気管支の狭窄、気管チューブの位置異常や閉塞が考えられます。
この場合、吸引やチューブ交換、呼吸器設定の見直しが必要です。
自発呼吸の再出現
第Ⅲ相にくぼみが生じて二つ以上の山が見える場合は、呼気途中で吸気が混ざっていることが原因です。
鎮静が浅い、または患者が自発呼吸を再開している場合に出現します。このような波形では鎮静深度の調整や自発呼吸の評価を行い、人工呼吸器の同期設定を確認することが重要です。
ガス漏れ
第Ⅲ相が平らでなくなり、第Ⅳ相に入っても傾く場合は、ガス漏れやカフの緩み、回路の不具合が疑われます。
これにより正確なETCO₂測定ができなくなるため、まず回路やカフの点検を行い、
必要に応じて再設定や交換を行います。
さらに、ETCO₂が上昇する場合は換気不足、肺血流増加、代謝亢進が原因として考えられ、
下降する場合は換気過多、肺血流低下、代謝低下が背景にあります。
異常波形は単独で判断せず、血液ガスや患者の臨床状態と照らし合わせて総合的に評価する必要があります。
食道挿管
波形が完全に出ない場合は、回路脱落、食道挿管、無換気、完全閉塞などの
重大な問題を考える必要があります。
とくに人工呼吸管理中では致命的な状況につながるため、最優先で原因検索を行うべき項目です。
- 第Ⅱ相の立ち上がり遅延や第Ⅲ相の急傾斜は気道狭窄や閉塞を示す
- 第Ⅲ相にくぼみがある場合は自発呼吸や鎮静状態の不適合が原因
- 第Ⅲ相が平らで第Ⅳ相も傾く場合はガス漏れや回路不具合を疑う
まとめ
カプノグラムは単なる波形モニターではなく、換気状態や気道の通過性、循環状態、代謝状況などを瞬時に把握できる非常に有用なツールです。
正常波形の理解に加えて、異常波形の特徴を押さえることで、気道管理や人工呼吸器の設定、
蘇生中の判断に活かすことができます。
測定誤差やガス漏れ、センサー汚れなどの機器トラブルも波形に影響するため、
常に機器の状態を確認することが重要です。
また、ETCO₂の変動は血流や代謝、呼吸管理の指標にもなるため、波形の微細な変化を読み取り、
迅速に臨床対応することが求められます。
これらのことを踏まえてICUなどで呼吸管理が行えるように有効活用していきましょう!
一緒に頑張りましょう!