K値を見て一瞬止まる人へ
― 臨床工学技士が“危険なカリウム”を即判断する思考法 ―
ICUで血液ガスの測定結果を見ていると、
ふいにこう言われることがあります。
「K、高いですね」
その瞬間、
・本当に今すぐ危ないのか
・様子見でいいのか
・何を準備すべきなのか
即答できますか。
カリウムは、
数値そのものより「見方」を間違えることが一番危険な電解質です。
同じ5.8でも、
危険な5.8と、まだ余裕のある5.8があります。
この記事では、
K値を見た瞬間に「これは危ない」「これは今すぐではない」
を切り分けるための考え方を整理します。
- K値は「数値」より「心電図」で危険度を判断する
- 今すぐ対応が必要か、経過観察かの判断順がわかる
- K異常を見た瞬間に臨床工学技士が取るべき行動が整理できる
K値を見たら最初にやるべきこと
K値を見たとき、最初に確認すべきなのは心電図に変化が出ているかどうかです。
危険かどうかを決める主役は数値ではなく心電図です。
心電図変化が出ているK異常は、
数値に関係なくすでに危険域に入っています。
逆に、数値が基準を外れていても
心電図が安定していて慢性的な経過であれば、今すぐの致死リスクは低い場合もあります。
この前提を押さえたうえで、高カリウムと低カリウムを見ていきます。
カリウムが高いとき、どこで危険になるのか
高カリウム血症は一般的に5.0mEq/L以上とされます。
しかし、5.0を超えた瞬間に危険になるわけではありません。
本当に危険になるのは、心電図に変化が現れた時点です。
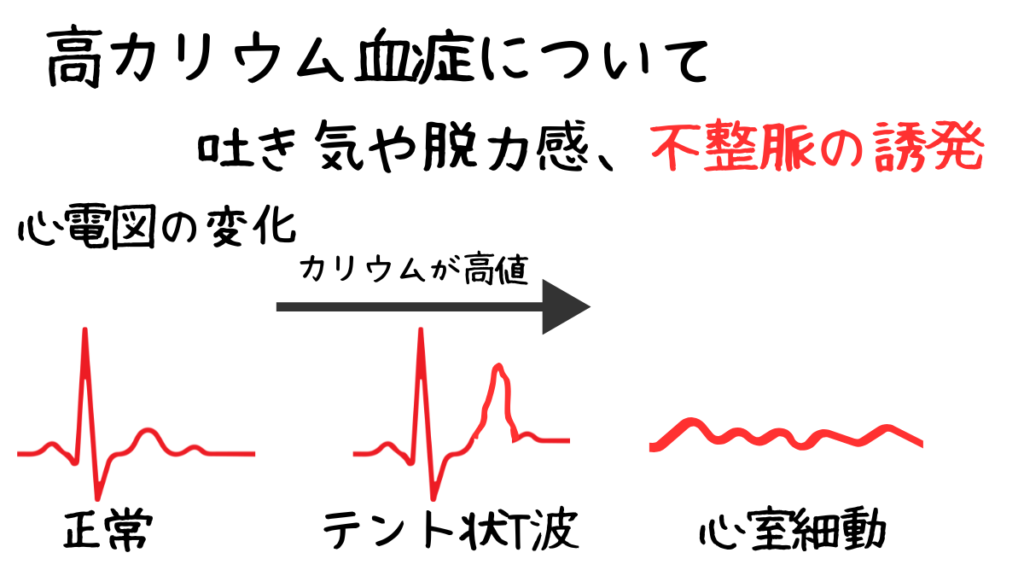
初期に現れる代表的な変化がテント状T波です。
これは、心筋の再分極が障害され始めているサインで、
不整脈の入口に立っている状態です。
さらにK値が上昇すると、PQ時間の延長、QRS幅の延長
といった変化が順に出現します。
この段階では、心臓の電気の伝わりが明らかに遅くなっています。
- 心房停止
- 高度房室ブロック
- 心室細動
つまり高カリウムで本当に怖いのは、「5.8という数字」ではなく、
電気が止まりかけている心臓です。
高カリウムを見たときの判断順
Kが高いと言われたら、まず心電図にテント状T波が出ていないかを確認します。
出ていれば、数値が軽度でも危険側に倒して考えます。
心電図変化がなければ、次に見るのは上昇スピードと背景です。
特に気を付けるべきなのは以下の疾患です。
- 急性腎不全
- 溶血
- 大量輸血
- アシドーシス
こうした要素があれば、数値は短時間でさらに悪化する可能性があります。
治療としては、薬物療法や透析治療が選択されますが、
臨床工学技士として重要なのは「不整脈が起きる前提」で準備することです。
- 高カリウム血症はK値が5mEq/L以上
- 心電図変化に注意(初期症状はテント状T波)
- K値の高値化が進むと心室細動を引き起こす
- 緊急時は透析治療が必要となる
カリウムが低いとき、どこで危険になるのか
低カリウム血症は3.0mEq/L以下とされます。
こちらも同様に、数値だけで危険度は決まりません。
低カリウムで最初に確認すべきなのも心電図です。
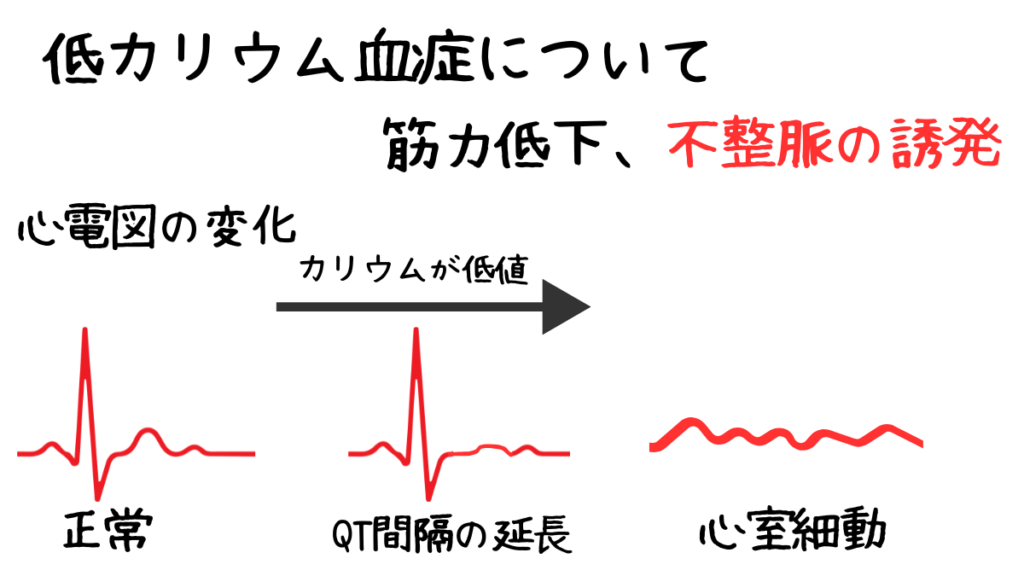
初期に現れるのはU波の出現や増高です。
この時点では、まだ致死的ではありませんが、
心筋の電気的安定性は確実に低下しています。
さらに進行すると、U波とT波が融合しQT間隔が延長します。
QT延長が起きた状態は、
トルサード・ド・ポアンツを引き起こす土台が完成している状態です。
低カリウムを見たときの判断順
Kが低いと言われたら、まずU波やQT延長が出ていないかを確認します。
心電図変化があれば、数値に関係なく危険側です。
心電図が安定していれば、低下スピードと原因を確認します。
特に気を付けるべきなのは以下の疾患です。
- 利尿薬
- 下痢・嘔吐
- インスリン投与
- アルカローシス
これらが背景にあれば、
短時間でさらに低下する可能性があります。
治療は
塩化カリウム(KCl)などの薬物療法が中心ですが、
補正中に心電図が急変することもあるため、モニタリングが重要です。
- 低カリウム血症はK値が3mEq/L以下
- 心電図変化に注意(初期症状はU波の出現)
- K値の低値化が進むと心室細動を引き起こす
- 塩化カリウム(KCL)などの薬物療法が選択される
そもそもカリウムはなぜ重要なのか
ここで改めて、カリウムの役割に触れておきます。
血中カリウムの正常範囲はおよそ3.5〜5.0mEq/Lです。

カリウムは細胞内外の電位差を保ち、
心筋が正常に興奮・収縮するために不可欠な電解質です。
つまり、細胞内の浸透圧を維持することが主な役割です。
このバランスが崩れると、心臓は動いていても
正しいリズムと収縮が維持できなくなります。
ちなみに体の水分バランスを調整するためにはナトリウムとカリウムが重要なのですが、
むくみの原因ともなるナトリウムを尿として排泄する役割があります。
よって、むくみ改善に有効的であるため、カリウムをたくさんに摂取しましょうという
話もよくあります。
- カリウムの正常値は3~5mEq/L
- 細胞内の浸透圧を維持している
まとめ
今回はカリウムについて紹介しました。
適正範囲は3~5mEq/Lの範囲内であり、コントロールが非常に難しい電解質となっています。
そんなK値を見たときに覚えておくべきことはシンプルです。
数値だけで判断しない
最初に心電図を見る
変化があれば即危険側
変化がなければスピードと原因を見る
この順番を守るだけで、
「K、高いですね」「K、低いですね」と言われたときに
判断が止まらなくなります。
血液ガスを確認するときは、
必ずKと心電図をセットで見る。
それが、
ICUで電解質異常に振り回されないための
最も重要な考え方です。
一緒に頑張りましょう!




