NPPVを触るたびに「この設定で合っているのか」と迷った経験がある臨床工学技士の方へ
― NPPVの設定の軸を整理する ―
夜間の救急外来で、急性心不全の患者にNPPV導入が決まり、あなたは装置の準備を任されました。
医師からは「とりあえずCPAPで」と指示がありますが、初期圧はいくつにするのか、
SpO2はどこまで見ればいいのか、リークはどの程度なら問題ないのか、頭の中で判断が止まります。
設定自体はできても、その根拠を説明できないまま調整していることに不安を感じる場面です。
この記事では、心不全症例におけるNPPV設定で、臨床工学技士が現場で迷わないための判断軸がわかります。
- 急性心不全でNPPVを使うときに、まず何を目的に設定を考えるべきかが整理できる
- CPAPとS/Tモードをどの病態で選び、圧や酸素濃度をどの指標を見ながら調整することができる
- リーク量や患者の反応を判断する基準がわかる
NPPVとは?基礎知識を押さえよう
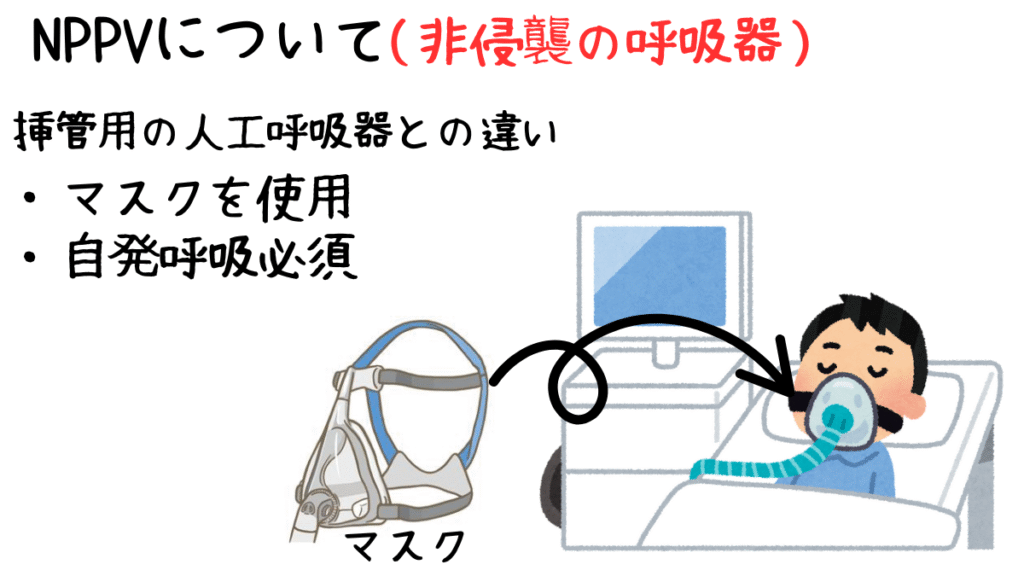
NPPV(非侵襲的陽圧換気)は、マスクや鼻カニューレを介して陽圧を供給し、患者の呼吸を補助する治療法です。
最低限自発呼吸は必須になります。
侵襲的な気管挿管を回避できるため、患者の負担が少なく、急性呼吸不全や
慢性呼吸器疾患の管理に広く用いられます。
特に、急性心不全や慢性閉塞性肺疾患(COPD)の急性増悪時に効果を発揮します。
NPPVの主なモードには、CPAP(持続的陽圧換気)とS/T(Spontaneous/Timed Mode)があります。
臨床工学技士として、NPPVの適応や禁忌を理解することは必須です。
- 適応疾患
- 急性心不全
- COPD急性増悪
- 睡眠時無呼吸症候群
- 禁忌
- 重度の意識障害
- 気道閉塞のリスクが高い場合
- NPPVは非侵襲的な呼吸補助で、急性・慢性呼吸不全に有効
- 主なモードはCPAPとS/Tで、目的に応じて使い分ける
- 適応と禁忌を正確に把握し、患者の状態に合わせた運用が重要
NPPVの設定項目:実践的なコツを解説
NPPVを効果的に運用するには、適切な設定が欠かせません。
以下に、主要な設定項目とそのポイントを解説します。
- 圧設定(IPAP/EPAP)
S/Tでは、吸気陽圧(IPAP)と呼気陽圧(EPAP)を設定します
IPAPは換気を補助し、EPAPは気道を開放状態に保ちます
CPAPでは、持続的陽圧(CPAP)を設定します- 例: 急性心不全の場合、初期設定としてIPAP 10~15 cmH2O、EPAP 5~8 cmH2Oから開始し、
患者の呼吸状態やSpO2をモニタリングしながら調整 - 患者の快適さを考慮し、圧差(IPAP-EPAP)を適切に保つ(通常4~8 cmH2O)
- 例: 急性心不全の場合、初期設定としてIPAP 10~15 cmH2O、EPAP 5~8 cmH2Oから開始し、
- 酸素濃度(FiO2)
- 低酸素血症を改善するため、FiO2を調整します。
目標はSpO2 88~92%(COPDの場合)または94~98%(心不全など) - 過剰な酸素投与はCO2ナルコーシスを引き起こす可能性があるため、
動脈血液ガス分析を参考に慎重に設定
- 低酸素血症を改善するため、FiO2を調整します。
NPPVでは圧設定とFiO2が重要になりますが、NPPVではマスクフィッティングが非常に重要となります。
これはNPPVで測定できるリーク量で評価できます。
マスクのリークや不快感は治療の成功率を下げるため、適切なサイズと装着方法を選びます。
なお、リーク量は一般的に、20~40 L/min(リットル毎分)が許容範囲とされます。
ここで注意してほしいのはリーク量がある程度必要だということです。
- IPAP/EPAPの適切な設定が治療効果を左右する
- FiO2は患者のSpO2目標に応じて慎重に調整
- マスクフィッティングとモニタリングが成功の鍵
NPPVのモード設定について
ここからはNPPVのS/TモードとCPAPについて紹介していきます。
S/Tモード(Spontaneous/Timed Mode)の仕組みと強み
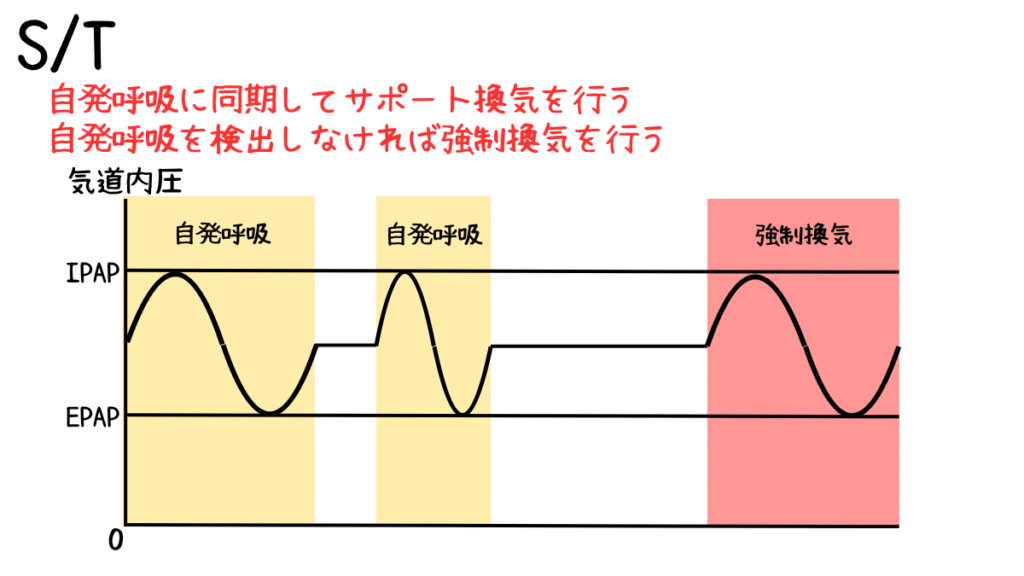
S/Tモード(Spontaneous/Timed Mode)は、BiPAP(二相性陽圧換気)の一種で、
自発呼吸と強制換気を組み合わせた柔軟なモードです。
自発呼吸に同期してサポート換気を行い、自発呼吸を検出しなければ強制換気を行うモードです。
患者の自発呼吸を優先しつつ、呼吸が不足した場合に機械がタイミングを決めて換気を補助します。
- 吸気陽圧(IPAP)と呼気陽圧(EPAP)を設定
IPAPは換気を補助し、EPAPは気道を開放
自発呼吸(Spontaneous)を検知してサポートし、
呼吸数が設定値以下になると強制換気(Timed)が作動
主な適応疾患としては慢性閉塞性肺疾患(COPD)の急性増悪、慢性呼吸不全、神経筋疾患(例: ALS)などです。
CO2排出促進と酸素化の両方を必要とする場合に有効です。
設定のポイントとしては以下の通りです。
- IPAP 12~20 cmH2O、EPAP 5~8 cmH2Oから開始
圧差(IPAP-EPAP)は4~8 cmH2Oを目安に - バックアップ換気回数(例: 12~16回/分)を設定し、患者の自発呼吸に合わせ調整
- 呼吸数、SpO2、動脈血液ガス(PaCO2)を確認し、高CO2血症の改善を評価
そんなS/Tモードの強みは自発呼吸を尊重しつつ、換気不足を補うことです。
心不全や呼吸不全の複合ケースにも対応可能です。
- S/Tモードは自発呼吸と強制換気を組み合わせ、換気補助を強化
- COPDや神経筋疾患など、CO2排出が必要なケースに有効
CPAP:持続的陽圧換気の仕組みと強み
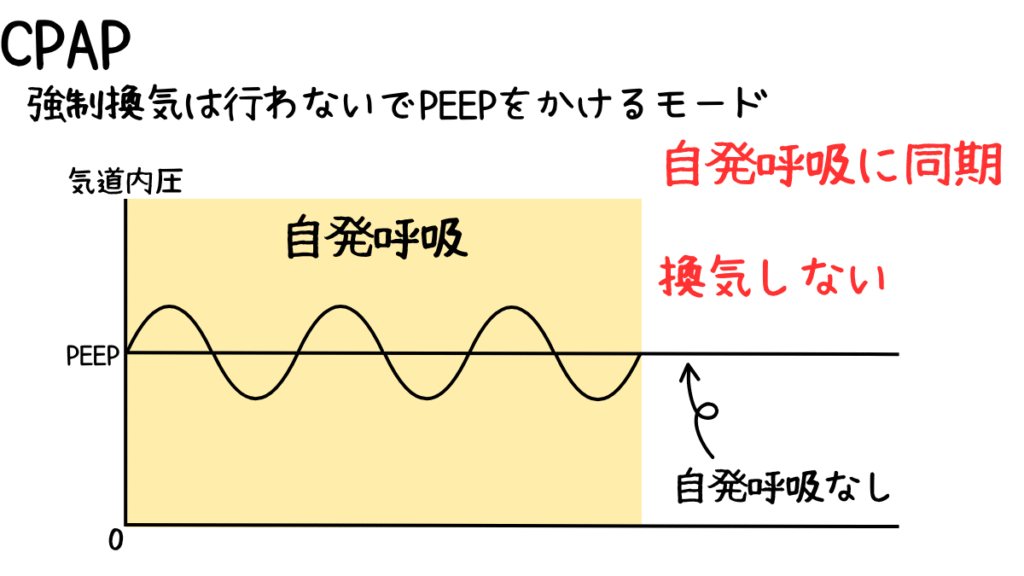
CPAP(Continuous Positive Airway Pressure、持続的陽圧換気)は、NPPVの基本的なモードの一つで、
吸気から呼気まで一定の陽圧を気道に供給します。
強制換気は行わないで、患者さんの自発呼吸下においてPEEPをかける方法です。
主に気道を物理的に開放し、呼吸を安定させる目的で使用されます。
- 吸気陽圧(IPAP)と呼気陽圧(EPAP)を設定
一定の圧(例: 5~12 cmH2O)を維持し、肺胞の虚脱を防ぎ、酸素化を改善
肺のコンプライアンスを高め、呼吸仕事量を軽減します
主な適応疾患としては急性心不全(肺水腫)、睡眠時無呼吸症候群(OSA)、軽度の急性呼吸不全などです。
特に、肺うっ血による低酸素血症の改善に効果的です。
設定のポイントとしては以下の通りです。
- 初期圧は5~8 cmH2Oから開始
SpO2(目標: 94~98%)や患者の快適さを確認しながら、1~2 cmH2Oずつ調整 - マスクフィッティングが重要
リークや圧迫感を防ぎ、患者に装着の目的を説明して安心感を与えます
そんなCPAPは設定がシンプルで扱いやすく、侵襲的な換気を回避可能ですが、換気補助(CO2排出促進)が
弱いため、重度の換気不全(例: 高二酸化炭素血症)には不向きです。
- CPAPは一定の陽圧で気道を開放し、酸素化を改善
- 急性心不全や睡眠時無呼吸症候群に有効
- 設定はシンプルだが、換気補助は限定的
S/TモードとCPAPの比較:使い分けのポイント

S/TモードとCPAPは、NPPVの主力モードですが、目的や適応が異なります。
臨床工学技士として、患者の状態に応じた選択が治療の成功を左右します。
- 急性心不全(肺水腫): CPAPが第一選択 シンプルで迅速に肺うっ血を軽減
- COPD急性増悪: S/Tモードが有効 CO2蓄積を改善し、呼吸仕事量を軽減
- 混合型(心不全+呼吸不全): S/Tモードで両方に対応 IPAP/EPAPを調整し、循環と換気をサポート
患者の意識レベル、呼吸パターン、動脈血液ガスを評価し、
禁忌(例: 意識障害、気道閉塞リスク)を確認し、医師や看護師と連携が重要です。
臨床工学技士の皆さんは、患者の病態や目標(酸素化優先か換気補助か)を把握し、
適切なモードを選んでください。
どちらもマスクフィッティングやコミュニケーションが成功の鍵です!
- CPAPは圧設定が単一で調整が容易 SpO2と患者の快適さを確認
- S/TモードはIPAP、EPAP、バックアップ換気回数を調整 呼吸数やPaCO2をモニタリング
- 心不全にはCPAP、COPDや複合ケースにはS/Tモードを検討
NPPVの心不全への効果:なぜ有効なのか
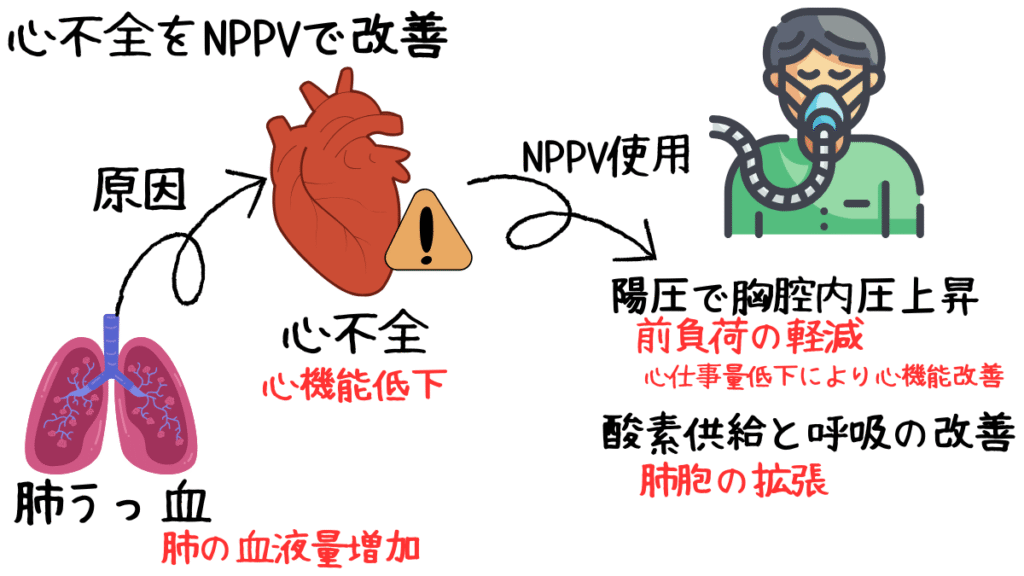
急性心不全は、肺うっ血による低酸素血症や呼吸困難を引き起こす緊急性の高い状態です。
NPPVは、心不全患者の呼吸管理において非常に有効なツールとして知られています。
その効果のメカニズムと臨床でのポイントを解説します。
- 肺うっ血の改善
NPPVの陽圧は、肺胞内の液体を押し戻し、ガス交換を改善します
特にEPAPは、肺のコンプライアンスを高め、酸素化を促進
例: 急性肺水腫では、CPAP(10~12 cmH2O)やS/T(IPAP 15/EPAP 8 cmH2O)が
肺うっ血を速やかに軽減 - 心臓の負担軽減
陽圧換気は胸腔内圧を上昇させ、静脈還流量を減少させることで心臓の前負荷を軽減します
また、左心室の後負荷も低下し、心拍出量の改善に寄与
血圧が低すぎる場合は、NPPVの導入前に医師と相談し、循環動態を安定させる - 患者の快適性と予後改善
NPPVは気管挿管を回避し、患者のストレスを軽減
早期介入により、集中治療室(ICU)滞在期間や死亡率の低下が報告されています
例: 急性心不全患者のNPPV使用は、挿管率を約30%減少させる
臨床工学技士として、心不全患者へのNPPV運用では、迅速な設定とモニタリングが生命を左右します。
特に、初期設定後の動脈血液ガスや胸部X線を確認し、肺水腫の改善度を評価することが重要です。
また、患者の不安を軽減するためのコミュニケーションも忘れずに行いましょう。
- NPPVは肺うっ血を改善し、酸素化を促進
- 心臓の前負荷・後負荷を軽減し、循環動態を改善
- 早期介入で挿管回避と予後改善に寄与
まとめ
NPPVは、臨床工学技士にとって必須の知識であり、急性心不全や呼吸不全の管理において強力なツールです。
この記事では、NPPVの基礎知識、設定項目のポイント、心不全への効果について詳しく解説しました。
まずは、標準的な設定値や手順を押さえ、実践を通じて経験を積んでください。
NPPVをマスターすることで、患者さんの命を救い、QOLを向上させる一助になれるはずです。
ぜひこの記事を参考に、日々の業務に活かしてみてください!
一緒に頑張りましょう!