人工心肺中、回路は安定しているのに検査で溶血が指摘された経験はないでしょうか。
操作は問題なかったはずなのに、なぜ溶血が起きたのかと疑問に感じた方も多いと思います。
溶血は人工心肺を扱う以上、誰にでも起こり得る現象であり、その仕組みを理解していないと
原因の特定や適切な対応が遅れてしまいます。
一方で、溶血が起こる理由や体への影響、予防の考え方を整理しておけば、
日常の操作や監視の質は大きく変わります。
本記事では、人工心肺中に溶血が生じる基本的な仕組みから、その影響、そして現場で意識すべき対応までを
順を追って解説します。
- 溶血について
- 人工心肺中の溶血の原因について
- 溶結の対応について
溶血について
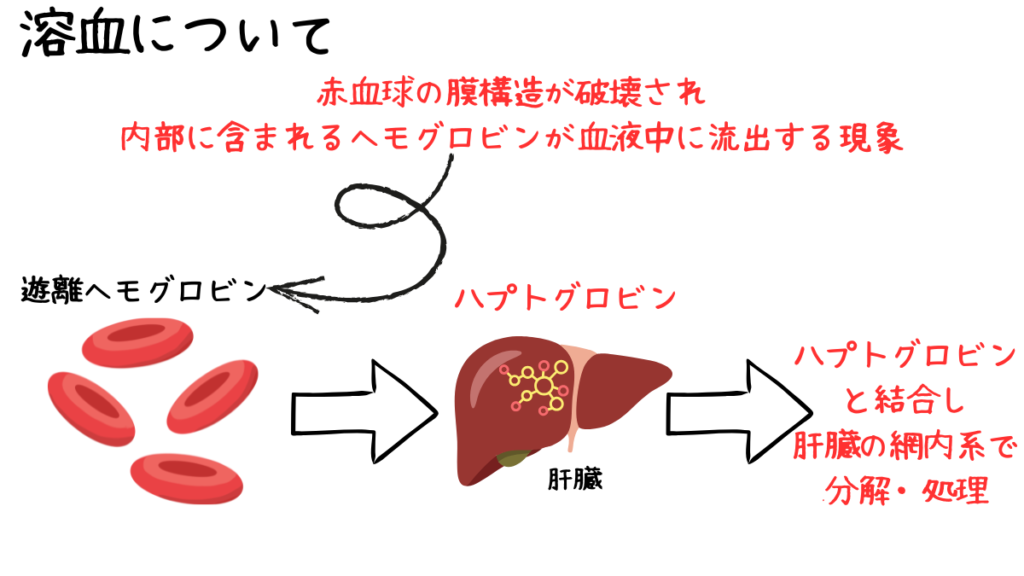
溶血とは、赤血球の膜構造が破壊され、内部に含まれるヘモグロビンが血液中に流出する現象を指します。
赤血球は直径約8μmの円盤状の細胞で、高い変形能をもつことで細い毛細血管も通過できます。
しかし、この変形能には限界があり、一定以上の圧力差、引き伸ばし、急激な流速変化が加わると、
細胞膜が耐えきれず破綻します。
人工心肺中は、生体内とは異なる環境で血液が循環します。
心臓の拍動によるなだらかな流れではなく、ポンプによる連続的な駆動、人工肺や回路内の曲がりや接合部、
内径の変化などを通過することで、赤血球は繰り返し機械的ストレスを受けます。
このため、人工心肺を使用する限り、軽度の溶血は必然的に発生します。
溶血によって血中に放出されたヘモグロビンは遊離ヘモグロビンと呼ばれます。
通常、この遊離ヘモグロビンはハプトグロビンと結合し、主に肝臓の網内系で分解・処理されます。
この仕組みにより、少量の溶血であれば腎臓に到達する前に除去され、臨床的な問題は表面化しません。
- カリウム(K)
細胞内に多く含まれるため溶血で上昇 - LDH
溶結性貧血などでも上昇 - AST
赤血球に多く含まれるため、溶血により血中濃度上昇 - 尿酸
プリン体増加により偽高値
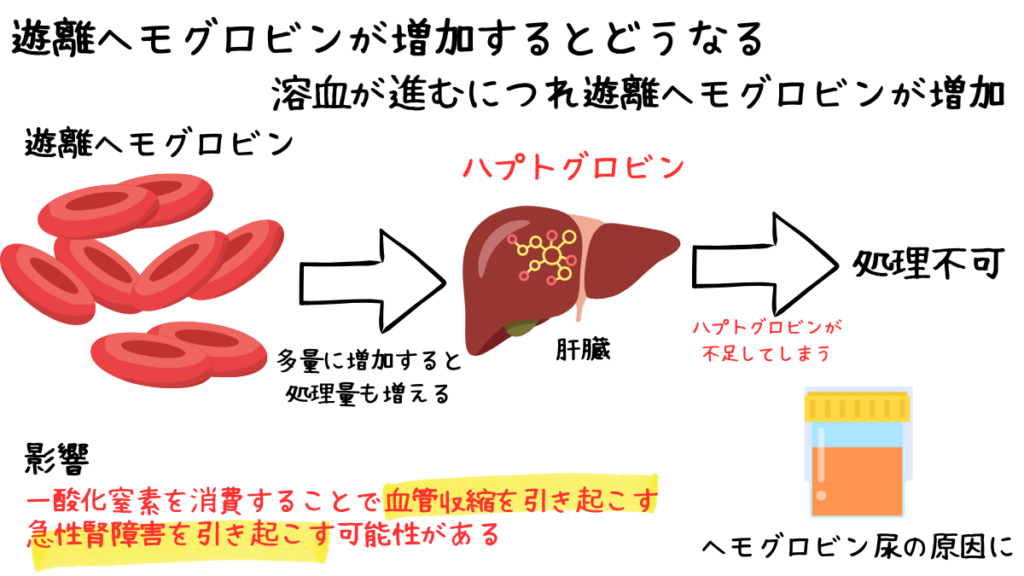
しかし、溶血が短時間で大量に起こると、ハプトグロビンの結合能が飽和し、
処理されなかった遊離ヘモグロビンが血中に残存します。
処理しきれない遊離ヘモグロビンは腎臓で濾過され、尿中に排泄されます。
この結果、肉眼的に赤褐色の尿として観察されることがあり、いわゆるヘモグロビン尿の原因となります。
さらに、遊離ヘモグロビンは単なる検査値の異常ではなく、生体にとって毒性を持つ物質でもあります。
特に腎尿細管に対する負荷や、血管内での反応が問題になります。
- 腎尿細管内でヘモグロビンが沈着し、尿の流れを妨げることで急性腎障害を引き起こす可能性がある
- 尿細管上皮細胞に直接作用し、細胞障害や壊死を招く
- 活性酸素を発生させ、酸化ストレスを介して腎機能を悪化させる
- 一酸化窒素(NO)を消費することで血管拡張作用が低下し、血管収縮を引き起こす
- 微小循環が障害され、腎臓を含む臓器血流が低下する
- 全身の循環動態が不安定になり、多臓器障害につながる可能性がある
臨床工学技士にとって重要なのは、溶血=即トラブルと短絡的に判断するのではなく、溶血の程度、
発生のタイミング、人工心肺の操作状況を結びつけて評価することです。
溶血の定義と体内での処理機構を理解していれば、次に解説する原因や対応を、
現象ではなく理屈として捉えられるようになります。
- 溶血は赤血球膜が物理的負荷に耐えられず破壊される現象である
- 問題となるのは溶血量と処理能力のバランスである
人工心肺中の溶血の原因
人工心肺中に溶血が生じる最大の理由は、血液が生体内では経験しない
強い機械的ストレスにさらされる点にあります。
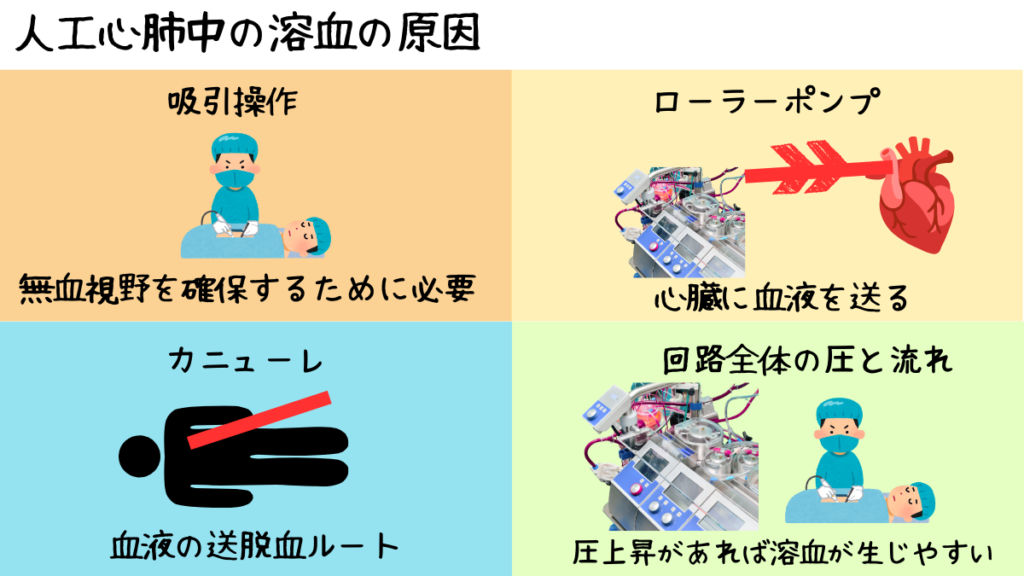
まず代表的なのが吸引操作です。
術野から血液を回収する際、サクションによる強い負圧がかかると、赤血球は急激に引き伸ばされ、
膜が破壊されやすくなります。
特に空気を多く巻き込んだ状態での吸引は、血液と空気が混ざることで衝撃が増し、溶血を助長します。
次に、回路内を循環する過程での影響があります。
特にローラーポンプでは、
チューブが繰り返し圧迫・解放されることで血液が前進しますが、この圧縮力が過剰であったり、
チューブ径に対して流量が大きすぎたりすると、赤血球に強いせん断力が加わります。
また、回路の内径が急に変わる部分、コネクタやカーブ部では流れが乱れやすく、
乱流によって赤血球が損傷します。
- ローラーポンプ
チューブを押しつぶして血液を送る構造のため、圧迫や高圧が赤血球に直接かかる
送血抵抗が高くても設定流量を強制的に維持するため、回路内圧が上昇しやすく、
オクルージョン設定が不適切だと溶血が増える - 遠心ポンプ
羽根の回転で血液を流すため、チューブを圧迫しない
また送血抵抗が上がると流量が低下する特性があり、
過剰な圧がかかりにくい点で溶血を起こしにくい構造
ただし回転数の上げすぎや脱血不足では溶血が生じる
送血側も重要なポイントです。
送血カニューレから血液が高速で噴出すると、血管内で局所的な流速差が生じ、
赤血球に強いせん断応力がかかります。
カニューレ径が体格や流量に対して細い場合や、先端が血管壁に当たっている場合には、
この影響がより顕著になります。
さらに、人工心肺を長時間使用するほど、赤血球がストレスにさらされる回数が増え、
溶血量は累積的に増加します。
このほか、回路内の血栓やフィブリン塊、人工肺の目詰まり、カニューレの屈曲なども、
局所的な圧上昇や乱流を生み、溶血の原因となります。
溶血は単一の要因で起こるというより、
複数の小さな負荷が積み重なった結果として現れることが多い点を理解しておく必要があります。
溶血の主因はローラーポンプやサクションといった機械的ストレスである
複数の要因が重なることで溶血は増悪する
溶血時の対応
人工心肺中に溶血が疑われた場合、最も重要なのは原因となっている機械的負荷を速やかに減らすことです。
溶血そのものをその場で止める治療はなく、人工心肺操作や回路状態を見直すことが基本対応になります。
- 脱血と吸引の状態
- 回路全体の圧と流れ
- ローラーポンプのオクルージョン
- カニューレサイズ
まず確認すべきは脱血と吸引の状態です。
過度な負圧がかかっていないか、サクションで空気を多量に巻き込んでいないかを評価し、
必要に応じて吸引量を下げる、脱血管の位置や太さを再確認します。
次に回路全体の圧と流れを確認します。
送血圧や人工肺前後圧が上昇していないかを監視し、異常があれば回路の屈曲、血栓やフィブリン塊の付着、
人工肺の目詰まりを疑います。
ローラーポンプ使用時には、チューブの圧迫が過剰になっていないか、
適切なオクルージョンが保たれているかを点検します。
送血側では、カニューレ径が流量に見合っているか、先端が血管壁に当たっていないかを外科医と共有し、
必要に応じて位置調整を行います。
溶血が進行し、尿色の変化や遊離ヘモグロビン上昇が明らかな場合には、
腎機能への影響を意識した管理が必要になります。
十分な尿量確保、水分管理、状況によってはハプトグロビン投与が検討されることもあります。
ただし、ハプトグロビンは対症的な手段であり、腎保護効果について確立した結論はありません。
したがって、根本的な対応はあくまで溶血を引き起こす要因を減らすことにあります。
臨床工学技士に求められるのは、検査値や尿所見だけに反応するのではなく、
なぜ今この溶血が起きているのかを人工心肺の状態から論理的に考え、現場で修正する姿勢です。
日頃から溶血を意識した操作と監視を行うことが、最も有効な予防策になります。
- 溶血対応の基本は原因となる機械的負荷の除去である
- 薬物対応は補助的手段にすぎない
- 溶血は人工心肺離脱後に自然回復
まとめ
人工心肺中の溶血は、赤血球が機械的ストレスにさらされることで避けられずに起こる現象です。
負圧、せん断力、乱流といった要因が重なることで溶血は増加し、
遊離ヘモグロビンの上昇やヘモグロビン尿として臨床に現れます。
大量の溶血は腎機能障害や循環動態への悪影響につながる可能性があり、決して軽視できません。
一方で、溶血の多くは人工心肺操作や回路状態と密接に関連しています。
脱血や吸引の負荷、送血条件、回路内の異常を丁寧に確認し、
早期に修正することで溶血を最小限に抑えることが可能です。
ハプトグロビン投与などの対症療法は補助的手段であり、根本対応は原因除去である点を忘れてはいけません。
溶血を結果ではなく過程として捉え、日常の操作や監視を見直すことが、
安全で質の高い人工心肺管理につながります。
一緒に頑張りましょう!




